Ортопедија и травматологија
Преку клик на линкот може веднаш да закажете преглед on-line или преку нашиот контакт број на 02 3091 484
- Хирургија на коски (фрактури, остеотомии, биопсија и третман на бенигни и малигни неоплазми, ампутации)
- Артропластика, вклучувајќи и хемиартропластика и тотална артропластика на зглоб
- Хирургија на меки ткива, тетиви, фасции (биопсии, ексцизии)
- Артроскопија, артротомија, артродеза
- Хирургија на зглобни рскавици, лигаменти
- Реконструкција на вродени и стекнати деформитети на коски и зглобови
- Хирургија на ‘рбетен столб
- Хирургија на коски, меки ткива и зглобови кај деца
Спортската и физичка активнос, па дури и едноставни и секојдневни активноси може да ги оштетат лигаментите, тетивите и мускулите.
- Исчанувања (шинувања)
- Истегнување
- Контузии
- Тендонитис
- Бурзитис
- Повреди од напрегање
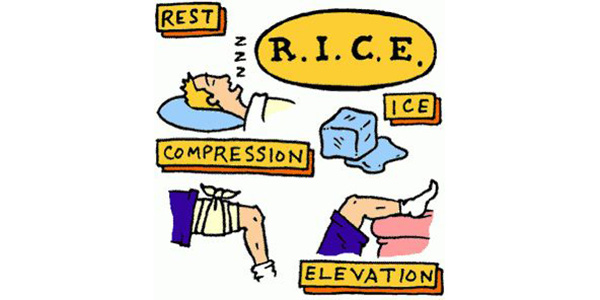
Исчанчувања
Повеќето благи исчанчувања заздравуваат со т.н. „R.I.C.E.“ (одмор, мраз, компресија и подигнување – rest, ice, compression, and elevation) и со вежбање. Умерените исчанчувања исто така може да бараат период на потпирање. Најсериозните исчанчувања може да имаат потреба од операција за поправка на искинатите лигаменти.
Истегнување
Истегнувањето е резултат на повреда на мускул или тетива, истото може да биде едноставно истегнување во мускулот или тетивата, може да биде делумно или целосно кинење во комбинација на мускул и тетива.
Препорачаниот третман за затегнување е ист како за исчанчување: одмор, мраз, компресија и подигнување. Ова треба да биде проследено од едноставни вежби за олеснување на болката и враќање на мобилноста.
За сериозно кинење, меките ткива можеби ќе треба да се поправат хируршки.
Контузии
Контузијата е модринка предизвикана од удар на мускулот, тетивата или лигаменто. Модринката е предизвикана кога крвта се насобира околу повредата и ја менува бојата на кожата.
Повеќето контузии се благи и добро реагираат со одмор, апликација на мраз, компресија и подигнување на повредениот дел.
При посериозни контузии, треба да се побара медицинска помош за да се спречи трајно оштетување на меките ткива.
Тендонитис
Запалението во тетива или во обвивката на тетива се нарекува тендонитис. Тендонитисот е предизвикан од серии од мали напрегања кои повторливо ја влошуваат состојбата на тетивата.
Професионални спортисти се подложни на тендонитис во нивните рамена и раце.
Тендонитисот може да се третира со одмор за да се елиминира напрегање, антивоспалителни лекови, стериодни инјекции, имобилизација и вежби за да се поправи мускулната нерамнотежа и за да се подобри флексибилноста.
Постојаното запаление може да предизвика штета на тетивата, што може да бара хируршка корекција.
Бурзитис
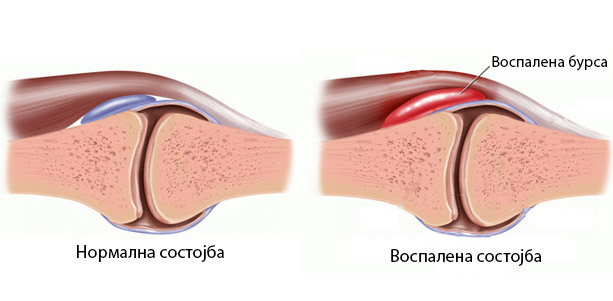
Бурса е торбичка наполнета со течност која се наоѓа помеѓу коска и тетива или мускул. Бурсата овозможува тетивата непречено да се лизга преку коската.
Повторените мали напрегања и прекумерна употреба може да ја предизвикаат да отече бурсата во рамото, лактот, колкот, коленото или зглобот. Ова отекување и иритација се нарекува бурзитис.
Бурзитисот обично може да се олесни со одмор и можеби со лекови против запаление. Некои ортопедски хирурзи исто така инјектираат дополнителни лекови во бурсата за да го намалат запалението.
Фрактури (скршеници) на коски
Кога една од вашите коски е напрегната од прекумерна употреба, може да се случат мали кршења во коската. Повредата се нарекува фрактура од напрегање.
Првичните симптоми можат да бидат болка и оток во пределот на фрактурата од напрегање. Коските на подколеницата и стапалото се особено склони кон фрактури од напрегање.
Фрактурата може да не биде видлива на првични рутински рендгенски снимки, барајќи скенирање на коските за да се добие дијагноза.
Овие повреди се третираат со одмор, промена на активност, имобилизација со гипс при сложени фрактури можен е и оперативен третман.
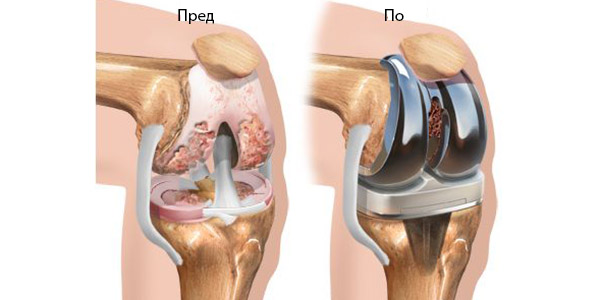
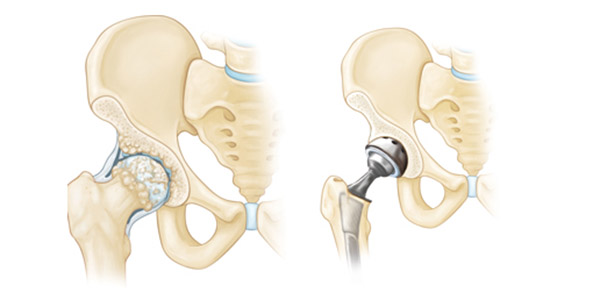
Тоталната замена на зглоб е хируршка процедура во која се отстрануваат и заменуваат делови од артритичен или оштетен зглоб со метален, пластичен или керамички уред наречен протеза. Протезата е дизајнирана за да се реплицира движењето на нормален, здрав зглоб.
Хируршка процедура
За време на операцијата, оштетената `рскавица и коска се отстранува од вашиот зглоб и се заменува со протетски компоненти изработени од метал, пластика или керамика. Протезата ја имитира формата и движењето на природен зглоб. Операцијата за тотална замена на зглоб трае неколку часови.
Поголемиот дел од пациентите можат да ги вршат дневните активности полесно после операција со целосна замена на зглоб. Повеќето луѓе можат да очекуваат нивната замена на зглоб да трае многу години, обезбедувајќи им подобрен квалитет на живеење кој вклучува помалку болка, заедно со подобрено движење и сила кои инаку не би биле можни.
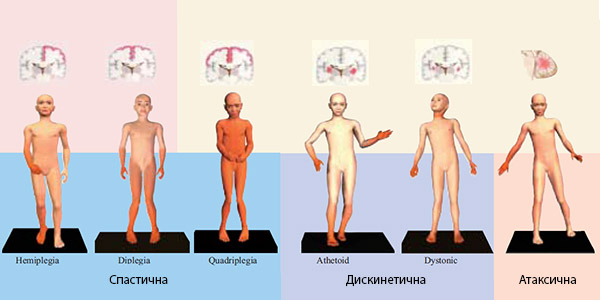
ЦЕРЕБРАЛНА ПАРАЛИЗА
Церебралната парализа (CP) е нарушување кое влијае на способноста на детето да ги контролира своите мускули. Таа е предизвикана од оштетување или абнормалности во делови од мозокот кои се зафатени од движење и координација.
Раниот третман, како што е физикална терапија, лекови, потпори и други помошни уреди, може значително да им помогне на децата да ги подобрат своите функционални способности.
Типови на церебрална парализа
Постојат четири главни типови на церебрална парализа. Докторите обично можат да го дијагностицираат типот на церебрална парализа кога детето е на возраст од околку две години.
Други нарушувања поврзани со церебрална парализа
Покрај тоа што влијае на мускулите и моторните вештини, церебралната парализа може да предизвика други нарушувања кај некои деца. Тие вклучуваат:
- Ментално нарушување (како што е интелектуална попреченост или попреченост за учење)
- Потешкотии со видот
- Скратени екстремитети
- Искривување на `рбетот (сколиоза)
- Проблеми со забите
- Целосна или делумна загуба на слухот
- Проблеми со зглобовите (контрактура)
Нехируршки третман
- Физикална терапија
- Потпори, имобилизатори (лонгети) и гипс
- Ботокс
- Лекови
Хируршки третман
Доколку контрактурите се сериозни, операцијата за продолжување на зафатените мускули може да ја подобри способноста на детето да оди и да зборува. Оваа операција исто така може да помогне доколку силно затегнатите мускули предизвикуваат напрегање на зглобовите и водат до деформитети или поместувања.
Некои деца со церебрална парализа имаат потреба од операција за правилно да ги позиционираат своите раце или нозе или да го коригираат искривувањето на `рбетот (сколиоза).
Сериозната спастичност (спастицитет) и вкочанетост на мускулите може да биде потпомогната со интратекална баклофен пумпа. Во оваа процедура, мала пумпа хируршки се вградува под кожата за да испорача дози на мускулен релаксант.
Доколку другите третмани не можат ефективно да се справат со сериозната спастичност, може да се направи селективна дорзална ризотомија која е исклучителна ретка процедура.
Фрактура е скрешена коска. Коската може да биде скршена целосно или на делови во секоја позиција или начин надолжно, попречно или на повеќе парчиња.
Типови на скршеници
Вообичаените типови на фрактури вклучуваат:
- Стабилна фрактура. Скршените краеви на коската се во линија и одвај се надвор од своето место.
- Отворена, сложена фрактура. Кожата може да биде продупчена од коската или од удар кој ја кине кожата во моментот на фрактурата. Коската може или не може да биде видлива во раната.
- Попречна фрактура. Овој тип на фрактура има хоризонтална линија на фрактура.
- Коса фрактура. Овој тип на фрактура е под агол.
- Раздробена фрактура. Кај овој тип на фрактура, коската се крши на три или повеќе парчиња.
Најчестите причини за фрактури се следните
- Траума. Пад, незгода со моторно возило или напад за време на фудбалска игра сите можат да резултираат со фрактури.
- Остеопороза. Ова нарушување ги заслабува коските и ги прави покршливи.
- Прекумерна употреба. Повторливите движења можат да ги изморат мускулите и да нанесат повеќе сила на коската. Ова може да резултира во фрактури од притисок (напрегање). Фактурите од напрегање се повообичаени кај спортисти.
Третман
- Гипсана имобилизација – гипс или стаклени влакна (стаклена волна) се најчестиот тип на третман на фрактура бидејќи повеќето скршени коски може успешно да заздрават штом бидат препозиционирани и штом биде нанесено гипсен слој за да се задржат скршените краеви во правилна положба додека заздравуваат.
- Функционален гипс или спојка -гипсениот слој или спојка овозможува ограничено или „контролирано“ движење на блиските зглобови. Овој третман е пожелен за некои, но не за сите фрактури.
- Влечење – влечењето обично се применува за да се порамни коската или коските со нежно, бавно влечење.
- Надворешна фиксација – кај овој тип на операција се ставаат метални иглички или завртки во скршената коска над и под местото на фрактурата. Игличките или завртките се поврзуваат со метална прачка надвор од кожата. Овој уред е стабилизирачка рамка која ги држи коските во соодветна положба додека заздравуваат. Во случаи каде што кожата и другите меки ткива околку фрактурата се многу оштетени, може да се примени надворешен фиксатор додека да може да биде толерирана операција.
- Отворено намалување и внатрешна фиксација – оперативен третман каде фрагментите од коските прво се препозиционираат (намалуваат) во нивното нормално подредување, и потоа се држат заедно со специјални завртки или со прикачување метални плочки кон надворешната површина на коската. Фрагментите исто така може да се држат заедно со ставање шипки надолу низ просторот од срцевината во центарот на коската.
Туморот е маса од ткиво која се формира кога клетките се делат неконтролирано. Може да ја заслабне коската, предизвикувајќи нејзино кршење (фрактура).
Повеќето тумори на коските се неканцерогени (бенигни). Некои се канцерогени (малигни). Бенигните тумори обично не претставуваат закана по животот. Малигните тумори може да ги рашират клетките на ракот низ телото (метастаза). Ова се случува преку крвта или лимфниот систем.
Најчести бенигни тумори на коски
- Фибром-уникамерална (едноставна) коскена циста која не се претвора во коскено ткиво
- Остеохондром
- Џиновски клеточен тумор
- Енхондром
- Фиброзна дисплазија
Најчести малигни тумори на коски
- Мултипен миелом
- Остеосарком
- Евингов сарком
- Хондросарком
Дијагностика
- Рентгенграфија
- Мангетна резонанца
- Компјутеризирана томографија
- Иглена биопсија на туморот ( се прави под контрола на рентгенграфија, компјутеризирана томографија или магнетна резонанца).
- Отворена биопсија на туморот ( се зема примерок од туморот во операциона сала)
НЕХИРУРШКИ ТРЕТМАН
- Бенигни тумори
Во многу случаи, бенигните тумори само треба да се следат. Некои може да се третираат ефективно со лекови. Некои бенигни тумори ќе исчезнат со тек на време. Ова особено важи за некои бенигни тумори кои се јавуваат кај деца.
- Малигни тумори
Радијациска терапија
Радијациската терапија користи рендгенски снимки со висока доза за да убива клетки на ракот и за да ги намалува туморите.
Системски третман (хемотерапија)
Овој третман честопати се користи за убивање на клетките на туморот кога тие се имаат раширено во крвотокот но сепак не може да се откријат при испитувања и скенирања. Хемотерапијата генерално се користи кога канцерогените тумори имаат многу голема шанса да се рашират.
Генерално, малигните тумори се отстрануваат со примена на операција. Честопати, се користат радијациска терапија и хемотерапија во комбинација со хирургија.
ХИРУРШКИ ТРЕТМАН
- Бенигни тумори
Одредени бенигни тумори може да се рашират или да станат канцерогени (да метастазираат). Понекогаш може да препорача отстранување на туморот (отсекување) или одредени техники за третман за да се намали ризикот од фрактура и попреченост. Некои тумори може да се вратат, дури и во неколку наврати, после соодветен третман.
- Малигни тумори
Операција за спасување на екстремитет
Оваа операција го отстранува канцерогениот дел од коската но ги задржува соседните мускули, тетиви, нерви и крвни садови. Доколку е можно, хирургот ќе го отстрани туморот и раб од здравото ткиво околку него. Отсечената коска се заменува со метален имплант (протеза) или коскен трансплант.
Ампутација
Ампутацијата отстранува цела или дел од раката или ногата кога туморот е голем и/или се зафатени нервите и крвните садови.
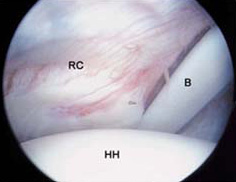
Артроскопијата е хируршка процедура која ја користат хирурзите за да ги визуелизираат, дијагностицираат и третираат проблемите во зглобот.
При артроскопски преглед, хирургот прави мал засек во кожата на пациентот и потоа става инструменти со големина на пенкало кои содржат мали леќи и систем за осветлување за да се зголемат и осветлат структурите во зглобот.
Со поврзување на артроскопот со минијатурна телевизиска камера, хирургот може да ја види внатрешноста на зглобот преку овој многу мал засек наместо голем засек потребен за операција.
Најчести состојби кои се утврдуваат при артроскопските прегледи на зглобовите се следните:
Воспаленија и акутна или хронична повреда
- Рамо: Тетивата на ротаторната манжетна се кине, синдром на болен лак на рамото и повторливи исчанчувања
- Колено: Се кине минискусот (`рскавицата), хондромалација (абење или повреда на перничето на `рскавицата) и предниот вкрстен лигамент се кине со нестабилност
- Зглоб на раката: Синдром на карпален тунел
- Лабави тела на коска и/или `рскавица: на пример, колено, рамо, лакт, зглоб на раката или глужд
Процедури каде може да комбинираат артроскопска и стандардна хирургија:
- Операција на ротаторна манжетна
- Поправка или ресекција на скината `рскавица (менискус) од колено или рамо
- Реконструкција на преден вкрстен лигамент во колено
- Отстранување на воспалена мембрана (Бејкер циста) во колено, рамо, лакт, зглоб на раката, глужд
- Ослободување на карпален тунел
- Поправка на скинати лигаменти
- Отстранување на лабава коска или `рскавица во колено, рамо, лакт, зглоб на раката, глужд.
Артроскопската операција, иако е многу полесна во поглед на опоравување од „отворена“ операција, сепак бара примена на анестетици и специјална опрема во операционата сала.
Се прави мал засек (со приближна големина на отвор за копче) за да се внесе артроскопот. Може да се направат неколку други засеци на другите делови од зглобот или да се внесат други инструменти.
Кога е индицирана, корективната хирургија се врши со специјално дизајнирани инструменти кои се ставаат во зглобот преку помошни засеци. Со развојот на подобри инструменти и хируршки техники, многу состојби може да се третираат артроскопски.