Hepatiti është një term i përgjithshëm që përshkruan inflamacionin e indit të mëlçisë. Megjithëse inflamacioni mund të ndodhë për një sërë arsyesh, më i zakonshmi është hepatiti viral.
Hepatiti alkoolik është një sindromë e rëndë në të cilën inflamacioni i mëlçisë shkaktohet nga konsumimi i alkoolit.
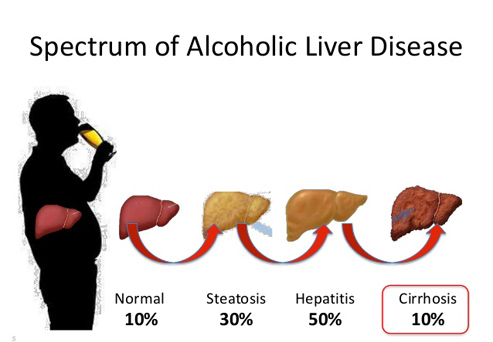
Sëmundjet e mëlçisë të shkaktuara nga alkooli
Sëmundja e mëlçisë nga alkooli (ALD – alcohol liver disease) është një term i përgjithshëm që i referohet dëmtimit të shkaktuar në indin e mëlçisë nga konsumimi i tepërt i alkoolit. Këtu përfshihen një sërë sëmundjesh, duke përfshirë steatozën (mëlçinë e dhjamosur), cirrozën dhe hepatitin alkoolik. Hepatiti alkoolik është një formë e rëndë e sëmundjes alkoolike të mëlçisë dhe zakonisht përparon në cirrozë të mëlçisë nëse konsumimi i alkoolit vazhdon.
Hepatiti alkoolik mund të tërhiqet nëse ndalohet pirja e alkoolit. Por nëse shfaqet cirroza, dëmtimi i mëlçisë është i pakthyeshëm.
Alkoolizmi është shkaku më i zakonshëm i transplantimit të mëlçisë në Shtetet e Bashkuara. Sipas Institutit Kombëtar për Abuzimin me Alkoolin dhe Alkoolizmin (NIAAA), hepatiti alkoolik përcaktohet nga:
- Shfaqja e verdhëzës brenda 60 ditëve nga një periudhë minimum 6-mujore e konsumimit të rëndë të alkoolit.
- Niveli i bilirubinës në serum, që i referohet përqendrimit të bilirubinës në gjak, prej më shumë se 3 miligramë për decilitër (mg/dL) krahasuar me rezultatin normal prej 1.2 mg/dL.
- Nivelet e ngritura të aspartat aminotransferazës (AST) zakonisht variojnë nga 5 deri në 40 njësi për litër serum deri në 50 deri në 400 njësi për litër. AST është enzima më e bollshme në mëlçi dhe kalon në gjak nëse mëlçia dëmtohet.
- Raporti AST/ALT (raporti ndërmjet përqendrimit të AST dhe aminotransferazës së alaninës, një tjetër enzimë që tregon dëmtim të mëlçisë) 1,5 ose më i madh.
- Mungesa e shkakut viral të hepatitit.
Klinikisht, simptoma më e zakonshme e hepatitis alkoolik është prania e verdhëzës, por simptoma të tjera përfshijnë: anoreksi, ethe, nauze/të përzjera, të vjella dhe lodhje. Humbja e oreksit për shkak të alkoolizmit, kequshqyerja është gjithashtu e zakonshme tek njerëzit me hepatit alkoolik.
Shkaqet e hepatitit alkoolik
Hepatiti alkoolik është një sëmundje e parandalueshme, e cila shkaktohet nga konsumimi i vazhdueshëm dhe më i tepërt i alkoolit në krahasim me atë që mund të përpunojë mëlçia. Mëlçia është vendi kryesor në trup ku alkooli metabolizohet nga tre sisteme enzimash përgjegjëse për oksidimin e alkoolit. (Këta përfshijnë sistemin citozolik të alkoolit dehidrogjenazës (ADH), sistemin mikrozomal të oksidimit të etanolit (MEOS) dhe sistemin e katalazës peroksizomale). Produkti i tre sistemeve është një metabolit reaktiv i quajtur acetaldehid, i cili dëmton indet e mëlçisë në mënyra të ndryshme.
Mekanizma është gjenerimi i radikaleve të lira dhe frenimi i mbrojtjes antioksiduese. Radikalet e lira janë molekula që përmbajnë oksigjen dhe janë një nënprodukt normal i prodhimit të energjisë nga qelizat. Në përqendrime të larta, ato mund të dëmtojnë membranat qelizore dhe proteinat duke shkaktuar dëmtim të indeve.
Antioksidantët, nga ana tjetër, janë molekula që neutralizojnë radikalet e lira dhe stresi oksidativ ndodh kur ka një çekuilibër midis radikaleve të lira dhe antioksidantëve, duke çuar në inflamacion dhe dëmtim të qelizave.
Kështu, alkooli në mënyrë indirekte dëmton mëlçinë gjatë metabolizmit. Megjithatë, mund të dëmtojë drejtpërdrejt qelizat e mëlçisë duke ndryshuar lëvizjen e enzimave të tjera dhe proteinave të transportuara.
Cila është sasia e alkoolit që shkakton hepatitin alkoolik?
Sasia e alkoolit që kërkohet për të shkaktuar hepatit alkoolik ndryshon në varësi të individit. Edhe pse zakonisht vërehet tek individët e moshës 40-60 vjeç, gjithashtu shfaqet tek personat më të rinjë dhe më të moshuar që i përkasin moshës 20 vjecare dhe 80 vjecare. Ndërsa marrja minimale e vlerësuar ditore e alkoolit e nevojshme për zhvillimin e hepatitis alkoolik është ndërmjet 20 dhe 40 gram në ditë, pacientët zakonisht raportojnë mbi 80 gram në ditë për një periudhë pesë vjecare.
Cilët janë personat më të rrezikuar?
Megjithëse ka prova të forta që sugjerojnë predispozicion gjenetik për zhvillimin e çrregullimit të abuzimit me alkoolin, roli i gjenetikës në përparimin e hepatitit alkoolik është i paqartë. Vetëm një përqindje e vogël e personave me alkoolizëm të rëndë zhvillojnë hepatit alkoolik. Megjithatë, hulumtimet kanë treguar se faktorët e mëposhtëm ndikojnë në rrezikun e zhvillimit të sëmundjes:
Gjinia
Gratë janë më të ndjeshme ndaj hepatitis alkoolik sepse ato thithin dhe metabolizojnë alkoolin ndryshe nga burrat. Gratë kanë më pak ujë në trup dhe më shumë yndyrë trupore, gjë që rezulton në përqendrime më të larta të alkoolit në gjak sesa burrat pas konsumimit të një niveli ekuivalent alkooli. Ata gjithashtu metabolizojnë alkoolin në gjak me një ritëm më të shpejtë se meshkujt.
Obeziteti
Prania e mbipeshës rrit ndjeshëm gjasat për hepatit alkoolik, për shkak të lidhjes ndërmjet alkoolit dhe yndyrës në trup. Për shembull, acidet yndyrore nga indi dhjamor (qelizat yndyrore) kontribuojnë në inflamacionin e mëlçisë dhe inflamacioni i citokineve në indin dhjamor është i lidhur ngushtë me inflamacionin në indin e mëlçisë.
Përkatësia etnike
Në Shtetet e Bashkuara, një studim që krahasoi ashpërsinë e hepatitis alkoolik dhe cirrozës tek pacientët me lëkurë të bardhë kundrejt pacientëve me lëkurë të errët zbuloi se pacientët afrikano-amerikanë dhe hispanikë me cirrozë kishin të ngjarë të kishin një rritje të dyfishtë të AST krahasuar me pacientët me lëkurë të bardhë. Hispanikët me hepatit alkoolik kanë gjithashtu më shumë gjasa të zhvillojnë tipare të cirrozës sesa afrikano-amerikanët dhe idndividët me lëkurë të bardhë.
A mund të parandalohet hepatiti alkoolik?
Edhe pse shmangia e konsumit total të alkoolit është mënyra e vetme për të eliminuar rrezikun e hepatitis alkoolik, reduktimi i pirjes në një sasi të moderuar mund të zvogëlojë rrezikun. Moskonsumimi i alkoolit me barna të tjera potencialisht toksike për mëlçinë dhe ndërrmarrja e hapave për të parandaluar infeksionin e hepatitit C, gjithashtu do të zvogëlojë gjasat e zhvillimit të hepatiti alkoolik.