LITOTRIPSIA – metodë minimale invazive për thyerjen e gurëve në traktin urogjenital
Litotripsia si procedurë është një metodë joinvazive e thyerjes së gurëve. Konkretisht, kjo lloj litotripsie që kryhet me lazer është një metodë minimale invazive që përdor hyrjen natyrale në traktin urinar. Bëhet në mënyrë endoskopike dhe avantazhi i kësaj metode për pacientin është se procesi i rekuperimit është i shkurtër dhe pacienti nuk qëndron në spital.

Përparësitë e litotripsisë në krahasim me intervenimin kalsik janë të shumta. Krahas momentit vizual të mungesës së shenjës, në krahasim me shenjën që lë prerja me anë të metodës së kirurgjisë klasike, një rëndësi të madhe ka edhe momenti i zvogëlimit të mundësisë për shfaqjen e komplikimeve për shkak se metoda është minimale invazive, rreziku i gjakderdhjes intraoperative është i reduktuar si dhe një tjetër avantazh i madh është qëndrimi i shkurtër në spital dhe shërimi i shpejtë. Mjaftojnë disa ditë pas së cilës pacientët do të mund t’i kthehen aktiviteteve të përditshme.
Lidhur me gurët që janë në vende të vështira për t’u arritur, duhet të themi se të gjitha ato që ndodhen në fshikëz, kanalet urinare dhe legenin renal mund të zgjidhen me këtë metodë. Nëse ato janë të pozicionuara diku tjetër, atëherë ka metoda të tjera për t’i trajtuar ato.
Litotripsia është një metodë joinvazive e thyerjes së gurëve, e cila ka shumë përparësi në krahasim me ndërhyrjen klasike. “Përveç momentit vizual të mungesës së shenjës, në krahasim me shenjën nga prerja me anë të metodës klasike të kirurgjisë, sigurisht që momenti i zvogëlimit të mundësisë së komplikimeve për shkak të invazivitetit minimal dhe rrezikut të zvogëluar të gjakderdhjes intraoperative është shumë e rëndësishme. Gjithashtu një avantazh i madh është qëndrimi i shkurtër në spital dhe shërimi i shpejtë”, shpjegon Dr. Goran Joviq, kirurg urolog.

Pak kohë më parë keni pasur një vizitë jashtëzakonisht interesante dhe edukative në spitalin Medpol në Stamboll, Turqi. Cila ishte pikërisht arsyeja që një ekipi nga Spitali klinik “Zhan Mitrev” kaloi një kohë në këtë spital?
Dr. Joviq: Vizita e ekipit tonë urologjik në spitalin Medpol në Stamboll lidhej me blerjen e një lazeri Jena 35W. Përdoret për litotripsi të gurëve në sistemin urogjenital, pra në fshikëz, ureter dhe veshka. Përdoret gjithashtu për avullimin e formimeve të vogla TU (tumore) në fshikëz. Vizita zgjati dy ditë dhe ishte një shkëmbim përvojash me prof. Bulent Erkurt në lidhje me përdorimin e këtij aparati.
Çfarë është konkretisht ndërhyrja e litotripsisë dhe si kryhet?
Dr. Joviq: Litotripsia si procedurë është një metodë joinvazive e thyerjes së gurëve. Konkretisht, kjo lloj litotripsie lazer është një metodë minimale invazive që përdor hyrjen natyrale të traktit urinar. Bëhet në mënyrë endoskopike dhe avantazhi i kësaj metode është se pacienti nuk mbahet në spital, pra vetë procesi i rikuperimit është shumë i shkurtër.
Falë qëndrimit edukativ profesional, por edhe aparatit lazer Jena 35W, i cili është në pronësi të Spitalit klinik Zhan Mitrev, pacientët nga vendi por edhe nga jashtë do të mund ta marrin këtë ndërhyrje në vendin tonë. Cilat janë avantazhet e litotripsisë në krahasim me kirurgjinë klasike, tradicionale?
Dr. Joviq: Ka shumë përparësi. Përveç momentit vizual të mongesës së shenjës, në krahasim me shenjën nga prerja me anë të metodës klasike të kirurgjisë, sigurisht që momenti i zvogëlimit të mundësisë së komplikimeve për shkak të invazivitetit minimal dhe rrezikut të zvogëluar të gjakderdhjes intraoperative është shumë e rëndësishme. Gjithashtu një tjetër avantazh tepër i madh është qëndrimi i shkurtër në spital dhe shërimi i shpejtë.
Si formohen, cilat janë simptomat e pranisë së gurëve (kalkulave) në zonat urogjenitale dhe si diagnostikohen?
Dr. Joviq: Ekzistojnë disa teori për krijimin e gurëve në traktin urinar. Njëri thotë se janë rezultat i formimit të një matrice (bërthame) pas një infeksioni urinar që nuk është trajtuar siç duhet ose nuk është trajtuar aspak. Teoria tjetër për shfaqjen apo formimin e tyre lidhet me gjenetikën. Pacientët me predispozicion gjenetik mendohet se kanë mungesë të një frenuesi të kristalizimit në trup që rezulton me formimin e gurëve. Teoria e tretë mendohet se shoqërohet me rrjedhje të dobët të urinës nga sistemi urinar, dmth. mbajtja që çon në depozitimin e shpejtë të kristaleve. Sigurisht që ka edhe çrregullime kongjenitale apo ato të fituara në sistemin urogjenital. Këto kalkula mund të përbëhen nga disa lloje të ndryshme: oksalat, urik, struvit dhe cistik. Diagnostikimi i tyre bëhet me ndihmën e ekos. Duhet të theksojmë se të dyja gjinitë janë të prekura nga ky problem.
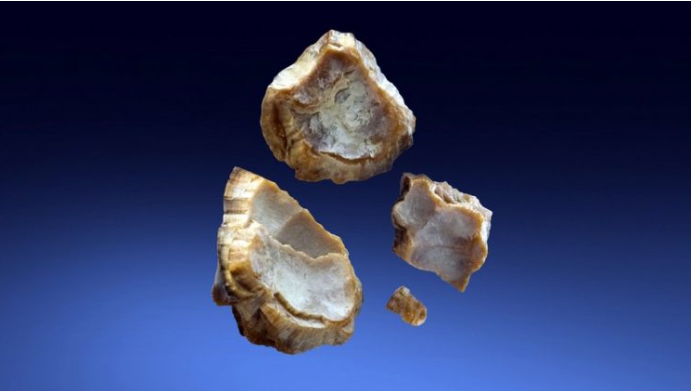
Në vende të ndryshme të botës, në varësi të përbërjes së ushqimit të konsumuar, mund të vërejmë lloje karakteristike të gurëve. Kështu, për shembull, në rajonin tonë, ata që konsumojnë tepër sallata perimesh me gjethe (marule, lakër) ose bishtajore si bishtaja, fasulet, bizelet, mund të zhvillojnë gurë oksalati. Personat që janë më pak në gjendje të lëvizin, për shembull pas një procedure ortopedike, si pasojë e të cilës kanë lëviyje të kufizuara, mund të preken veçanërisht. Gjatë kësaj periudhe, ata konsumojnë ushqime të pasura me kalcium dhe lëvizin/shtrihen dobët. Në Japoni, ku konsumohet shumë oriz dhe peshk, gurët janë të llojit cistine (cystine).
Sa kohë duhet për t’u rikuperuar dhe për t’u kthyer në aktivitetet e përditshme pas një litotripsie me ndihmën e aparatit lazer dhe a mundet ky lazer të “arrij” edhe tek gurët që janë të vështirë për t’u aksesuar?
Dr. Joviq: Siç e kemi përmendur tashmë, mjaftojnë disa ditë pas së cilës pacientët do të mund t’i kthehen aktiviteteve të përditshme. Lidhur me llogaritjet që janë në vende të vështira për t’u arritur, duhet të themi se të gjitha ato që ndodhen në fshikëz, kanale dhe legen renale mund të zgjidhen me këtë metodë. Nëse ato janë të pozicionuara diku tjetër, atëherë ka metoda të tjera për t’i trajtuar ato.