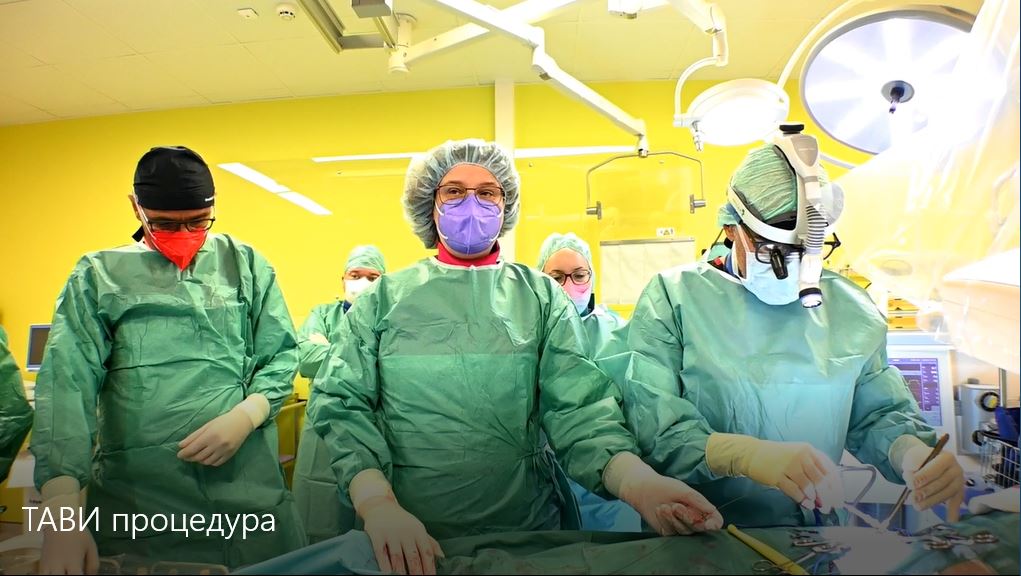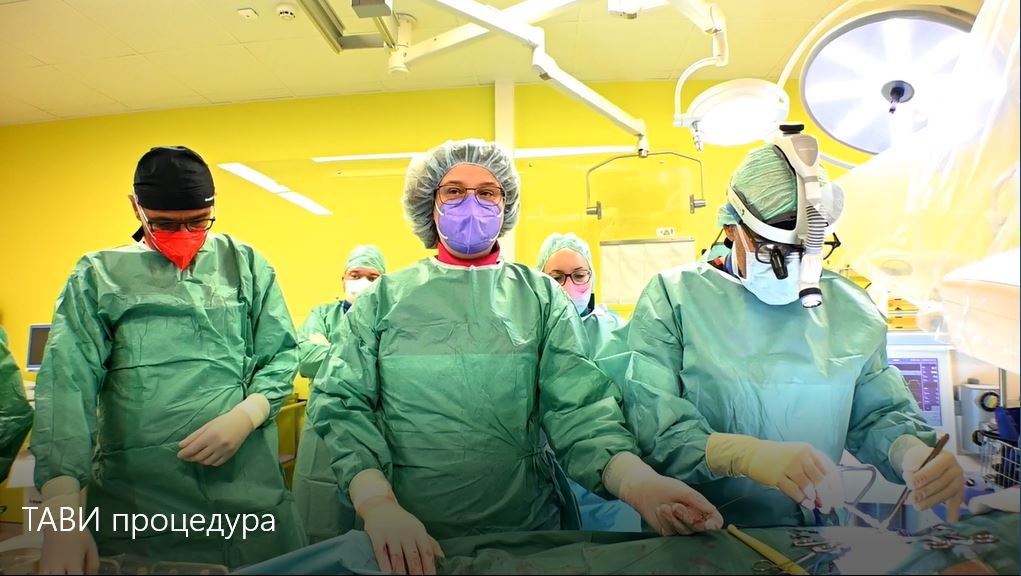
Интервентната кардиологија е медицинска специјалност која се фокусира на дијагноза и третман на кардиоваскуларни болести користејќи минимално инвазивни техники. Интервентните кардиолози се лекари специјализирани во оваа област и се посветени на изведување на перкутани процедури (преку артериите и вените) со цел лекување на различни срцеви заболувања.
Овие процедури обично се прават во посебна просторија за срцева катетеризација позната како ангио сала, каде во реално време се користат рендген и други слики, кои служат за водење на кардиологот за време на постапката.
Болести кои можат да се лекуваат со интервентна кардиологија и електрофизиологија
Некои од кардиоваскуларните болести и состојби кои можат да се третираат преку интервентна кардиологија вклучуваат:
- Коронарна ангиопластика – се спороведува за проширување на коронарните артерии блокирани од масни наслаги со вметнување катетер со протеза наречена стент – кој го обновува протокот на крв со отпушување на стеснетиот дел.
- Интервенции на срцевите залистоци – проблемите со срцевите залистоци може да се коригираат преку перкутани процедури, како што е имплантација на аортни залистоци преку катетери, избегнувајќи ја потребата од операција на отворено срце.
- Затворање на вродени дефекти – некои вродени срцеви маани може да се коригираат со помош на интервентни кардиолошки техники, како што е затворањето на атријални септални дефекти.
- Третман на аортни аневризми – дел од аортните аневризми може да се третираат со поставување стентови во аортата за да се спречи руптура/пукање.
- Третман на срцеви аритмии – аблација со катетер е техника која ја спорведува електрофизиолог – специјалист кардиолог, со цел да ги елиминира областите на срцето кои предизвикуваат аритмии или атријална фибрилација.
Во Клиничката болница Жан Митрев се исполнети сите услови за изведување сложени процедури од доменот на интервентната кардиологија. Расолагаме со хибридна операциона сала со највисока технологија која има интегрирани техники за снимање, кои обезбедуваат непречена изведба на сите видови процедури, од минимално инвазивни до оние со максимална кардиоваскуларна сложеност.
Важно е да се запамети дека, иако интервентната кардиологија е многу ефикасна во лекувањето на разни болести, дијагнозата и планот за лекување мора секогаш да се препорачаат и спроведат од медицински тим специјализиран за кардиологија, кој ја проценува конкретната ситуација на секој пациент и ја одредува најдоброта опција за третман.
Во Клиничката болница Жан Митрев ви стои на располагање високо професионален тим кардиолози, достапен за сите ваши проблеми со срцето, кои располага со најнапредната технологија за дијагностицирање и лекување на секој пациент со највисок квалитет и на персонализиран начин.
Закажете ја вашата консултација на 02 3091 484