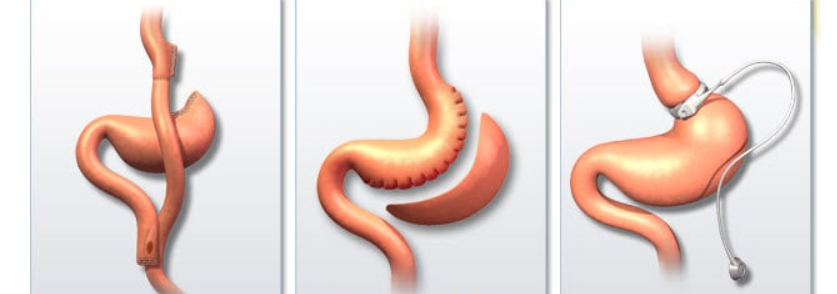
Синдром на хроничен замор е болест која се карактеризира со појава на постојан, необјаснет и изнемоштен замор. Исто така е поврзано со разни симптоми како што се болка во мускулите и коските, нарушувања на спиењето, главоболки, проблеми со концентрацијата и краткотрајна меморија. И покрај тоа што добива големо внимание, таа продолжува да биде контроверзна болест, главно поради недостаток на наоди за физички или психолошки измени што ја произведуваат.
Оваа болест доби многу имиња во изминатите децении, како што се исландска болест, неврастенија, мијалгичен енцефаломиелитис и синдром на пост-вирусен замор. Сите овие термини опишуваат група пациенти кои страдаат од сличен проблем: медицински необјаснет хроничен замор што доведува до попреченост и вознемиреност.
Кои се симптомите?
Главниот симптом е замор без претходно голем напор и не се олеснува со одмарање. Заморот го погодува и физички и психички пациентот, кој покажува намалување на интерес и способност да учествува или да се занимава со работа, образование, социјални или лични активности на ист начин и интензитет на кој тој правел пред да се разболи.
Други карактеристични симптоми се болка и непријатност после напор (физичка активност ги влошува симптомите), нарушувања на сонот, невролошки или когнитивни промени (проблеми со меморијата и концентрацијата), вртоглавица, нарушено расположение, главоболки, болки во зглобовите.
Кои можат да бидат причините за појава на ова болест?
Сеуште не е утврдено дали има една единствена причина или има повеќе фактори кои имаат меѓусебна интеракција.
Меѓу можните причини е вирусна етиологија. Друга причина која сеуште се истражува е хронична хипотензија (низок крвен притисок) предизвикана од проблеми во нервниот систем. Сепак, сегашното истражување се фокусира на имунолошкиот, надбубрежниот, генетскиот и биопсихосоцијалниот модел/стил, спиењето и исхраната. Постои растечко препознавање на потенцијалната интеракција помеѓу физичките и психолошките фактори во развојот и одржувањето на болеста.
Дали е можно рано откривање?
Бидејќи клиничките манифестации на хроничен замор се познати, вашиот лекар ќе знае како да го идентификува рано, да проба третман што е можно побрзо, избегнувајќи ја неговата прогресија и непотребно страдање.
Како се третира синдромот на хроничен замор?
Целта на третманот е да се намалат симптомите на болеста и да се помогне во справувањето.
Во прва инстанца, треба да се третираат нарушувањата идентификувани, како што се проблеми со спиењето, депресија и болка. На пациентите често им се препорачува да го ограничат физичкиот напор со цел да се избегне постојана слабост и да се промовира закрепнување.
До денес, не е одобрен специфичен фармаколошки третман за употреба кај пациенти со хроничен замор (проучена е корисноста на имуномодулаторите, антивирусите и антибиотиците).
Когнитивната бихевиорална терапија и постепено вежбање се чини дека се најефикасните третмани.
Која популација страда најмногу од синдром на хроничен замор?
Синдромот на хроничен замор најчесто се дијагностицира кај млади возрасни и средовечни луѓе. Се јавува околу двапати почесто кај жените отколку кај мажите, а исто така е почеста кај белите луѓе во споредба со другите етнички групи. Ниските социоекономски групи се чини дека имаат помал ризик, сепак ова може да се должи на недостаток на пристап до здравствените центри каде што се изучува оваа болест.
Што треба да направам доколку имам хроничен замор?
Синдромот на хроничен замор се дијагностицира врз основа на комплетна медицинска историја, физички преглед и дополнителни испитувања по потреба за да се исклучат други состојби што можат да предизвикаат замор. Поради оваа причина, во присуство на овие симптоми, се предлага да се консултирате со вашиот матичен лекар кој ќе процени дали симптомите се минливи или е потребно подетална и целосна проценка.
Симтомите што се „црвени знамиња“ и предупредуваат за можноста од болест од друг вид ќе бидат идентификувани за да се даде приоритет на нивниот третман. Нема комплементарни студии за потврдување на синдром на хроничен замор, напротив, овие студии се користат за да се исклучат други причини за замор што би ја исклучило дијагнозата на синдром на хроничен замор.
Како хроничниот замор влијае на работата и семејниот живот на пациентот?
Пациентите пријавуваат намалена способност да учествуваат или да се посветат на работа, образование, социјални или лични активности на ист начин и интензитет во кој правеле пред да се разболат. Речената посветеност може да биде од помал или поголем степен во зависност од степенот на болеста. Некои пациенти имаат подобрување на нивните симптоми со текот на времето, додека други се влошуваат или опстојуваат со слични манифестации со години.
Ние веруваме дека е важно да се нагласи дека групирањето на повеќе симптоми, карактеристична црта на оваа болест, не само што им помага на пациентите да се идентификуваат со специфична дијагноза, туку исто така им олеснува на клиничарите да им помагаат, дури и ако само со давање третман симптоматски, спречувајќи ги да циркулираат и да се лекуваат од повеќе специјалисти истовремено.