Опструктивната слип апнеа е состојба која претставува сериозно нарушување на спиењето. Во суштина се работи за недостаток на воздух при спиење што го нарушува самиот процес на одмор и редовното снабдување на мозокот со кислород. При постоење на слип апнеа се случува краток прекин на дишењето кој се повторува постојано во текот на спиењето.
Симптомите на опструктивна апнеа вклучуваат:
- Прекумерна дневна поспаност
- Гласно ‘рчење
- Забележани епизоди на паузи во дишењето при спиење
- Грубо будење со задишување или гушење
- Се будите со сува уста или болка во грлото
- Главоболка наутро
- Потешкотии во концентрацијата во текот на денот
- Промени во расположението, како што е депресија или раздразливост
- Висок крвен притисок
- Ноќно потење
- Намалено либидо
Кои се причините за појава на опструктивна апнеа?
Апнеа при спиење се јавува кај околу 25% од мажите и кај речиси 10% од жените. Апнеа при спиење како состојба, може да влијае на луѓето од сите возрасти, вклучувајќи ги бебињата и децата. Особено се погодени луѓето на возраст над 50 години и оние кои имаат прекумерна тежина.
Одредени физички и клинички карактеристики се вообичаени кај пациенти со опструктивна ноќна апнеа. Тие вклучуваат прекумерна тежина, голем врат и структурни абнормалности кои го намалуваат дијаметарот на горните дишни патишта, како што се назална опструкција, ниско обесено меко непце, зголемени крајници или мала вилица со надгриз.
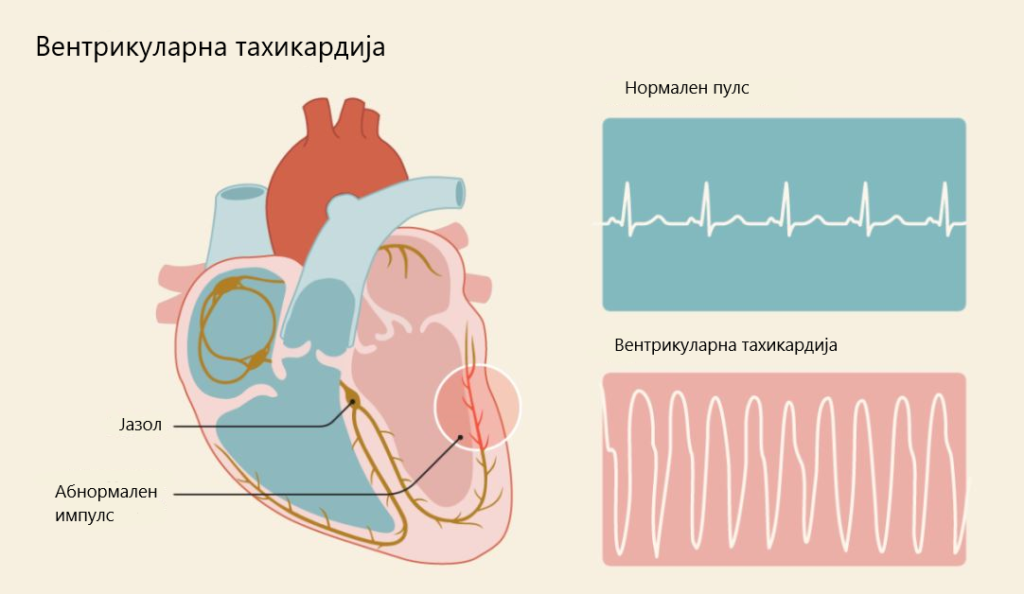
При појава на апнеа телото останува лишено од кислород, а со тоа се појавуваат неволни рефлекси кои имаат цел да го разбудат организмот. При будењето пулсот има тенденција да забрза, а крвниот притисок да се зголеми. Овие промени можат да зачестат и да изнесуваат и над 30 пати во текот на еден час, што придонесува за егзацербации на висок притисок, аритмии, тахикардии и други состојби.
Како да се дијагностицира?
Дијагноза се поставува со Оториноларинголошки преглед и полисомнографски тест.
Како да се третира?
Со цел да се реши оваа непријатна состојба се користи специјален апарат. Cellon Elite е апарат кој генерира радиофрекфентни бранови за прецизна ткивна коблација на субмукозното меко ткиво во нос и грло.
Со помош на оваа неопаритивна техника, во амбулантски услови, се поставуваат електроди во мекото ткиво на грлото и носот, со што се пушта прецизно дозирана, радиофрекфентна топлинска енергија. Оваа енергија прави коагулација или преструктуирање на мекото ткиво со цел да се редуцира неговата големина.
Времетраењето на процедурата е неколку минути, се изведува амбулантски, при локална анестезија и лесно се поднесува од пациентите.
Вистинскот ефект се постигнува по три недели од изведувањето на процедурата, т.е. по заздравувањето на третираните структури.
Доколку вие или некој од вашите блиски се соочува со овој проблем слободно јавете се и закажете ОРЛ преглед на 02 3091 484.