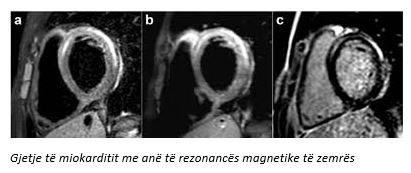
Më 22. 09. 2020, Zan Mitrev Clinic është publikuar përsëri lidhur me temën Early Initiation of Extracorporeal Blood Purification Using the AN69ST (oXiris®) Hemofilter as a Treatment Modality for COVID-19 Patients: a Single-Centre Case Series.
Kjo është vepra jonë origjinale dhe botimi i parë në Republikën e Maqedonisë Veriore kur bëhet fjalë për sëmundjen COVID – 19, dhe është botuar në revistën prestigjioze Brazilian journal of cardiovascular surgery.
Ekipi që ka punuar në këtë botim është i përbërë nga mjekë specialistë me përvojë (kardiologë, anesteziologë, mikrobiologë, transfuziologë) nga Zan Mitrev Clinic, të udhëhequr nga Dr. Petar Ugurov.
Dr. Petar Ugurov i’u përgjigjet pyetjeve në lidhje me këtë hulumtim dhe rëndësinë e tij, veçanërisht kur bëhet fjalë për sigurinë, shëndetin e pacientëve dhe shërimin e shpejtë të tyre.
Cila ishte arsyeja kryesore për fillimin e kërkimeve në këtë fushë dhe çfarë e bën këtë studim kaq specifik dhe domethënës?
Dr. Ugurov – Arsyeja kryesore për punën tonë kërkimore është vetë virusi SARS-CoV 2, një virus që është bërë një sfidë për të gjithë botën.
Të gjithë tashmë e dimë që COVID-19 është një sëmundje e shkaktuar nga SARS-CoV-2, një virus që i përket familjes së Coronavirusit, i cili u zbulua për herë të parë në Kinë në Dhjetor të vitit 2019.
Para se të flas për këtë studim, do të doja të shpjegoja edhe një herë se si virusi çon në përkeqësimin e gjendjes së përgjithshme të pacientëve të prekur nga SARS – CoV2.
Çrregullimi i funksionit të frymëmarrjes tek pacientët me COVID-19 shoqërohet me ndryshime në mekanikën e frymëmarrjes tek këta pacientë. Mund të ndodhë ulja e lëvizshmërisë së diafragmës dhe kraharorit, reduktimi i aftësisë shtrënguese të muskujve të frymëmarrjes dhe ulja e aktivitetit motorik tek pacienti. Kjo shkakton çrregullim të ventilimit pulmonar dhe shkëmbim të gazrave.
Kur personat me COVID-19 fillojnë të kolliten dhe kanë temperaturë, kjo është një shenjë që infeksioni ka arritur në sistemin e frymëmarrjes. Dëmtohet shtresa mbrojtëse e organeve të frymëmarrjes, duke çuar në inflamacion i cili më pas shkakton kollitje edhe ndaj sasisë më të vogël të pluhurit.

Ajo që e bën këtë studim unik dhe domethënës është se ne jemi të vetmit në vendin tonë dhe të rrallë në rajon ku në mënyrë të veçantë, përmes një protokolli trajtimi të hartuar posaçërisht për pacientët me virusin SARS CoV2, kemi arritur të tregojmë se si mund të ndalojmë përkeqësimi progresiv të gjendjes së përgjithshme të pacientëve me fillimin e hershëm të pastrimit të gjakut ekstrakorporal në kombinim me heparinizimin sistemik dhe mbështetjen respirative (të frymëmarrjes).
Si ju lindi ideja për të filluar këtë studim?
Dr. Ugurov – Studimi për të cilin kemi filluar të punojmë dhe vetë ideja e këtij studimi bazohet në përvojat tona të mëparshme dhe punën me pacientë që kanë shënjues të lartë të ngritur të inflamacionit, si dhe pacientë që janë në shok septik.
Pyetja kryesore që ne vetë shtruam si një sfidë ishte si të parandalojmë përkeqësimin progresiv të gjendjes së përgjithshme të pacientëve që vuajnë nga SARS -CoV-2.
Ne e bazuam trajtimin e përgjithshëm të pacientëve me COVID-19 në faktin se nëse kemi kontroll të shënuesve inflamatorë, do të arrinim kontrollin e gjendjes së përgjithshme të pacientëve, si dhe stuhinë e citokinës.
A mund të na tregoni më shumë rreth këtij studimi?
Dr. Ugurov – Studimi ynë përfshin një seri prej 15 pacientësh pozitivë ndaj virusit SARS – CoV-2. Monitorimi i vazhdueshëm i nivelit të shënuesve inflamatorë, citokinave dhe numërimeve diferenciale të gjakut së bashku me D-dimerët, LDH dhe ferritinën, është një parashikues i fuqishëm i kohës së hemofiltrimit si pjesë e trajtimit të pacientëve me Covid-19.
Trajtimi konsistonte në fillimin e hershëm të pastrimit të gjakut ekstrakorporal duke përdorur hemofiltrin oXiris® (AN69ST), heparinizimin sistemik dhe terapinë e frymëmarrjes.
Gjatë kësaj periudhe ne u bëmë mjaft interesantë për popullatën e gjerë me hemofiltrimin që përdorim dhe do të doja të shpjegoja shkurtimisht përdorimin e këtyre filtrave dhe funksionin e tyre.
Filtri që ne përdorim është oXiris® i cili përdor një membranë të modifikuar AN69ST dhe ka një afinitet si për endotoksinat ashtu edhe për citokinat. Ky filtër ka trefishin e fuqisë absorbuese për endotoksinat dhe citokinat.
Për më tepër, seti oXiris është autorizuar nga Administrata Amerikane e Ushqimit dhe Ilaçeve (Food and Drugs administration) për trajtimin e pacientëve të prekur nga virusi Sars – CoV2.
Nëse kthehemi në fillimet tona dhe në atë që ju përmenda pak më parë, se si kemi ardhur në idenë për fillimin e kësaj mënyre në trajtimin e pacientëve, do të kuptojmë se në fakt kjo është mënyra në të cilën kemi vendosur kontroll mbi shënuesit inflamatorë të stuhisë së citokinës.
Gjatë kësaj periudhe është folur shumë për stuhinë e citokinës, a mund të shpjegoni se çfarë është stuhia e citokinës dhe çfarë është ajo që duhet të na shqetësojë lidhur me këtë gjendje?
Dr. Ugurov – Sindroma e stuhisë citokine i referohet çlirimit të tepruar të citokinave si një përgjigje e stimujve të jashtëm dhe është shkaku kryesor i sindromës akute të distresit të frymëmarrjes, si dhe dështimit multiorganik.
Në kushtet kur kemi nivele të rritura të citokinave, të tilla si TNF-α, IL-6, IL-1 dhe IFN, ato mund të shkaktojnë reaksione patologjike si dëmtim difuz i alveolave, formim të të ashtuquajturës membranë transparente dhe fibrozë pulmonare.
Citokinat të cilat janë futur në qarkullim mund të shkaktojnë mosfunksionim të përhapur të endotelit me koagulim të përhapur intravaskular (DIK) dhe dështim multiorganik.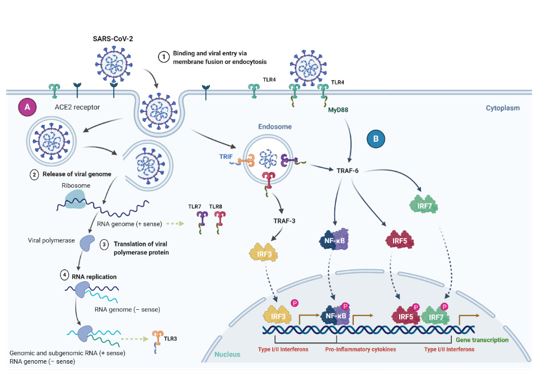
Cili është konkluzioni i këtij studimi dhe pse është kaq specifik dhe i rëndësishëm?
Dr. Ugurov – Nga vetë studimi mund të konkludohet se fillimi i hershëm i pastrimit të gjakut me përdorimin e hemofiltrit oXiris® mund të jetë një mënyrë efektive në parandalimin e niveleve anormale të shënuesve inflamatorë tek pacientët me COVID-19.
Gjithashtu, monitorimi i vazhdueshëm i parametrave jetësorë, shënuesve biokimikë, imunë si dhe faktorëve të koagulimit dhe rrezeve X na jep mundësinë për të monitoruar ashpërsinë e sëmundjes dhe na lejon që të reagojmë në rregullimin e terapisë.
Kombinimi i heparinës sistemike, pastrimit ekstrakorporal të gjakut me përdorimin e filtrave që thithin citokinë mund të zvogëlojnë hiperinflamacionin, të parandalojnë koagulopatinë dhe të mbështesin shërimin klinik.