Përkushtimi, aftësia dhe eksperienca e ekipit të angiografisë rezultoi edhe një herë në implantimin e suksesshëm të një valvule aortale në zemër, e njohur si procedura TAVI.
Ekipi përbëhet nga: Dr. Villma Ampova-Sokolov kardiologe intervenuese, Dr. Nikolla Hristov kardiokirurg, Dr. Ilija Neshkovski kardiolog intervenues, Dr. Daniel Uniq, Dr. Dragica Vezenkova –Vuçkova anesteziologe, Infermierja Sonja Rusevska – infermierja e vetme e çertifikuar në vendin tonë për përgatitjen e valvulave aortale, Infermierja Susana Kostovska, Beti Ignatova dhe Vesna Naumovska, infermieret instrumentiste Sanja Davidov dhe Tina Bozhinovska, tekniku mjekësor Stefan Janeski dhe radioteknologu Mihajlo Manoilov përsëri treguan se janë në krye të detyrës për të shpëtuar jetë.
Autor: zmc_piksel_dev
Depresioni i vjeshtës – si ta përballoni atë?

Ardhja e vjeshtës, moti i zymtë, errësira e hershme dhe rënia e temperaturave kontribuojnë në shfaqjen e luhatjeve të humorit te shumë njerëz. Ato shoqërohen më shpesh me një ndjenjë trishtimi të njohur si depresioni i vjeshtës.
Me ardhjen e vjeshtës, ditët e gjata me diell ua lënë vendin ditëve më të shkurtra e më gri. Me ndryshimin e stinëve, shumë njerëz përjetojnë ndryshime në gjendjen e tyre të humorit. Ata ndihen më të lodhur se zakonisht, më të trishtuar, duan të kalojnë më shumë kohë vetëm dhe kanë oreks më të madh. A është normal ky ndryshim dhe kur nevojitet ndihmë profesionale, psikiatrike? Dr. Marija Kostadinovska, psikiatre jep shpjegim më të detajuar.
Ndryshimet që vjeshta krijon në trupin tonë
Përveç faktit që kjo periudhë e vitit sjell peisazhe me nuanca të verdha dhe bakri, temperatura më të ftohta dhe ditë me shi, vjeshta sjell edhe ndryshime në bioritmin tonë. Kjo ndodh si rezultat i reduktimit të orëve të dritës natyrale gjatë gjithë ditës. Ky ndryshim, së bashku me të ftohtin, shkakton një ndjenjë trishtimi në trupin tonë, të njohur si depresioni i vjeshtës ose çrregullimi afektiv sezonal.
Me reduktimin e orëve të ekspozimit ndaj dritës së diellit, truri ynë prodhon më pak serotonin, i cili është një neurotransmetues përgjegjës për rregullimin e humorit, sjelljes, zakoneve të të ngrënit ose gjumit, ndër të tjera. Ardhja e vjeshtës nuk na prek të gjithëve me të njëjtin intensitet.
Simptomat më të zakonshme manifestohen me:
- Mungesë energjie dhe motivimi për të kryer rutinat e përditshme
- Ndjenjë shqetësimi
- Ndjenjë mërzie, trishtimi ose mungesë humori për pjesën më të madhe të ditës, pothuajse çdo ditë
- Humbje e interesit për aktivitetet që dikur ju pëlqenin
- Gjumë i tepruar
- Rritje e nevojës për marrje të karbohidrateve, konsum i tepërt i ushqimit dhe shtim në peshë
- Vështirësi në përqendrim
- Ndjenje e mungesës së shpresës, e pavlefshmërisë ose ndjenjë faji.
Normalisht, depresioni i vjeshtës fillon në vjeshtë dhe vazhdon gjatë periudhës së dimrit, dhe simptomat gradualisht zhduken me fillimin e pranverës dhe shfaqjen e ditëve me diell.
Megjithatë, nëse ky shqetësim vazhdon dhe simptomat intensifikohen (gjendja depresive vazhdon për ditë të tëra dhe nuk mund të rifilloni aktivitetet që normalisht ju pëlqejnë, regjimi i gjumit dhe oreksi kanë ndryshuar ndjeshëm, kërkoni ngushëllim dhe relaksim në alkool, ose ndiheni të pashpresë ose mendoni për vetëvrasje) është e nevojshme të kërkoni ndihmë profesionale në fushën e shëndetit mendor, tek mjeku psikiatër.
Aktivitete të cilat ndihmojnë në përballimin e depresionit të vjeshtës
Në përgjithësi, depresioni i vjeshtës është një çrregullim i përkohshëm që mund ta luftojmë nëse zbatojmë një sërë aktivitetesh që do të na ndihmojnë ta përballojmë këtë ndryshim sezonal në një mënyrë më pozitive.
Bëni mjedisin tuaj më të ndritshëm dhe me diell
Hapni grrilat/perdet, shkurtoni degët e pemëve që bllokojnë rrezet e diellit ose shtoni dritare në çatinë e shtëpisë tuaj. Uluni më pranë dritareve të ndritshme ndërsa jeni në shtëpi ose në zyrë.
Mos qëndroni të mbyllur në shtëpi
Merrni ekspozim shtesë ndaj dritës natyrale. Provoni të bëni shëtitje ose vrapime gjatë orëve të ditës me më shumë dritë dielli. Kryeni ushtrime në ambient të hapur, do të vëreni se ju përmirëson gjendjen tuaj të humorit dhe ju jep energji.
Flini mjaftueshëm
Mundohuni të flini mjaftueshëm, aq orë sa ju nevojiten për të pushuar mirë. Flini rregullisht gjatë javës. Gjumi i shqetësuar në këtë fazë të depresionit të vjeshtës mund të jetë negativ për gjendjen e humorit.
Bëni kujdes me ushqimin tuaj
Ushqimi bëhet një element bazë për të përballuar me sukses këtë ndryshim stinësh. Mundohuni të konsumoni ushqime të shëndetshme dhe të balancuara. Përfshini në dietën tuaj bishtajore, drithëra, mish dhe perime, të cilat sigurojnë hekur dhe forcojnë trupin.
Frutat arrore janë një tjetër aleat i mirë që do të ndihmojë në rritjen e rezervave të energjisë. Nga ana tjetër, qëndroni larg produkteve të sheqerit të rafinuar dhe karbohidrateve të thjeshta.
Është gjithashtu e rëndësishme të merrni vitamina dhe minerale të mjaftueshme për të rimbushur rezervat tuaja. Ju rekomandojmë mikronutrientët nga Orthomol Vital.
Intensifikoni jetën tuaj sociale, shoqërohuni dhe relaksohuni
Mundohuni të planifikoni takime me familjen dhe miqtë. Kjo do t’ju pengojë të shkëputeni nga jeta sociale dhe do të zvogëlojë tendencën tuaj për t’u izoluar. Praktikoni ato aktivitete që ju pëlqejnë më shumë, qoftë leximi i një libri, dëgjimi i muzikës apo piktura.
Nëse ndiqni këto këshilla, do të jeni në gjendje të sfidoni simptomat që lidhen me rënien e gjendjes shprirtërore/humorit dhe depresionit. Mundohuni ta përballoni në një mënyrë më ndryshe këtë stinë, shijojeni dhe kalojeni me sukses këtë periudhë të vitit.

Specialiste psikiatre
Infeksionet respiratore virale tek fëmijët në periudhën vjeshtë-dimër

Me uljen e temperaturave të jashtme në periudhën e vjeshtës dhe të dimrit, ne përballemi me infeksione respiratore virale gjithnjë e më intensive tek fëmijët, të cilat janë përgjegjëse për më shumë se 80% të të gjitha infeksioneve të frymëmarrjes.
Faktoret e rrezikut
Infeksionet respiratore përhapen më lehtë në ambjentet e mbyllura ku qëndrojnë një numër i madh fëmijësh, siç janë ambientet kolektive, kopshtet dhe shkollat. Karakterizohen nga transmetimi i shpejtë, pra transmetohen shumë lehtë nëpërmjet pikave të sekrecioneve të shpërndara nga kollitja, teshtitja, pra kontakti i ngushtë i një personi të shëndetshëm me personin e sëmurë, si dhe objektet që ndodhen në mjedisin e afërt. Fëmijët janë ata që vazhdimisht kanë kontakt me gjithçka që i rrethon dhe mund të bien lehtësisht në kontakt me vetë infeksionin. Si faktor shtesë përfshihen edhe lagështia e ajrit dhe ndotja e ajrit.
Gjithashtu, infeksionet kanë frekuencë më të lartë për shkak të veçorive anatomike dhe funksionale të sistemit të frymëmarrjes tek fëmijët (diametri më i vogël i rrugëve të frymëmarrjes, sekretimi i madh i mukusit).
Gjatë pandemisë Covid, fëmijët ishin më shumë në shtëpi me më pak kontakte sociale dhe për rrjedhojë ishin më pak të ekspozuar ndaj patogjenëve të tjera të frymëmarrjes. Tani që situata me koronavirusin është stabilizuar dhe i jemi kthyer jetës normale, fëmijët janë bërë më të ndjeshëm ndaj viruseve të shumta të rrugëve të frymëmarrjes dhe si pasojë sëmuren më shpesh.
Shkaktarët më të shpeshtë të infeksioneve respiratore virale janë: virusi sincicial respirator (RSV), rinovirusi, adenovirusi, influenca A dhe B, parainfluenza.
Sa do të sulmohet organiymi I fëmijës nga këto infeksione varet në radhë të parë nga virulence (shkalla e patogjenitetit, kapaciteti i mikroorganizmit për të prodhuar sëmundje), nga pjekuria e sistemit imunitar, si dhe mënyra e jetesës dhe ushqyerjes së fëmijëve. Sa më të vegjël të jenë fëmijët, aq më i papjekur është sistemi i tyre imunitar. Është e zakonshme që një fëmijë parashkollor të vuajë nga infeksione akute të rrugëve të sipërme të frymëmarrjes rreth 9 herë gjatë një viti kalendarik. Incidenca e tyre zvogëlohet me moshën.
Simptomat
Infeksionet virale respiratore zakonisht prekin rrugët e sipërme të frymëmarrjes dhe klinikisht manifestohen si: rinit, bajame, laringit, sinusit, si dhe rrugët e poshtme të frymëmarrjes që klinikisht manifestohen me bronkitit dhe pneumoni.
Në varësi të kohëzgjatjes, ato ndahen në infeksione akute dhe kronike.

Simptomat më të zakonshme të infeksioneve virale të frymëmarrjes tek fëmijët janë:
- rrjedhje e hundës
- sy të skuqur dhe të përlotur
- dhimbje të fytit
- teshtitje
- kollë
- temperaturë
- rraskapitje, dhimbje të muskujve dhe kyçeve
- dhimbje koke, nervozizëm
- ulje të oreksit
- skuqje të lëkurës
Fillimi i infeksionit viral manifestohet me rrjedhje të hundës, ngjirrje të zërit ose dhimbje në fyt, teshtitje, dhimbje koke të lehtë, rritje të temperaturës së trupit. Këto simptoma zakonisht zgjasin 3 deri në 5 ditë. Ato pasohen nga një kollë që në fillim është e thatë dhe më pas mund të jetë produktive. Simptomat zhvillohen me intensitet të ndryshëm dhe varen nga gatishmëria individuale e sistemit imunitar për të luftuar infeksionin. Infeksionet respiratore tek fëmijët më të rritur zakonisht manifestohen me simptoma të lehta krahasuar me foshnjat apo fëmijët më të vegjël, të cilat mund të shkaktojnë komplikime. Fëmijët lindin me antitrupa që i marrin në mënyrë transplacentare nga nëna.
Këto antitrupa pakësohen rreth muajit të katërt dhe kjo është periudha kur foshnja ka humbur antitrupat nga nëna dhe nuk ka krijuar ende antitrupat të veta. Pikërisht kjo është periudha më kritike tek foshnjat, prandaj nuk duhet të ekspozohen në tubime të mëdha ku ka një përqendrim të madh njerëzish dhe si pasojë sasia e viruseve është më e madhe dhe ka shumë probabilitet që të sëmuren, por kjo nuk do të thotë se duhet ti izoloni foshnjat plotësisht.
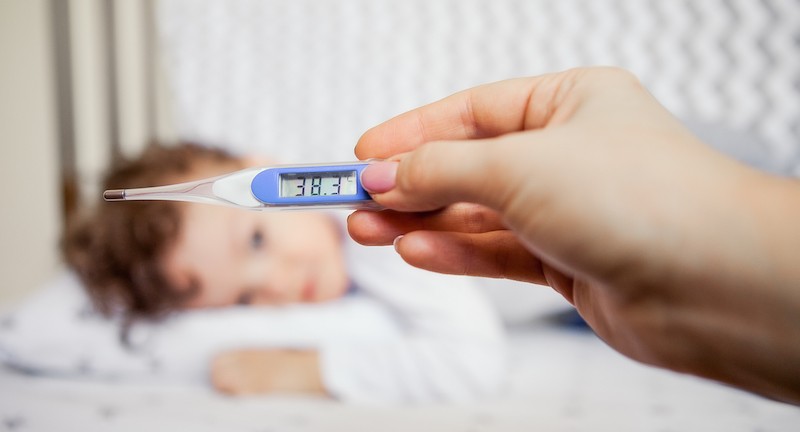
Tek infeksionet virale të frymëmarrjes, ajo që i tremb më shumë prindërit është rritja e temperaturës së trupit dhe si të përballen me të. Temperatura normale e trupit është 37 gradë e matur në mënyrë aksilare (nën sqetull) ose deri në 37,5 gradë e matur në mënyrë rektale.
Rrtija e temperaturës së trupit përfaqëson mekanizmin e parë mbrojtës të trupit në luftën kundër infeksionit duke vepruar në mënyrë të pafavorshme për zhvillimin e shumë viruseve (duke penguar që viruset ta sulmijnë organizmin) dhe është sinjali i parë i rëndësishëm në sistemin imunitar. Kur temperatura rritet në 38-38,5 gradë, aktivizohen mekanizmat imune që marrin pjesë në mbrojtjen e trupit. Nëse japim një antipiretik në temperaturë deri në 38,5 gradë, ka një përgjigje më të dobët ndaj vetë infeksionit dhe infeksioni mund të zgjasë më shumë. Prandaj, prindërit këshillohen të japin një antipiretik (ilaç për zbritjen e temperaturës) vetëm nëse temperatura është mbi 38.5 gradë.
Megjithatë, ajo që është e rëndësishme për mjekun pediatër është vetë ecuria e infeksionit, gjendja e përgjithshme e fëmijës, nëse ai përkeqësohet dhe nëse shfaqen simptoma shtesë të sëmundjes. Infeksionet virale zakonisht zgjasin 7 deri në 14 ditë.
Nëse simptomat zgjasin më shumë dhe prindi vëren sërish një rritje të temperaturës së trupit në një interval të shkurtër kohor, vështirësi në frymëmarrje, intensifikim të kollës, skuqje, të vjella, fëmija është adinamik dhe i dobët, si dhe nëse ka prani të simptomave të tjera që çojnë në përkeqësimin e gjendjes së pergjithshme, atëherë, të gjitha këto parametra duhet të paraqesin ALARM për prindin se diçka po ndodh me shëndetin e fëmijës së tyre.
Nëse simptomat zgjasin më shumë dhe prindi vëren sërish një rritje të temperaturës së trupit në një interval të shkurtër kohor, vështirësi në frymëmarrje, intensifikim të kollës, skuqje, të vjella, fëmija është adinamik dhe i dobët, si dhe nëse ka prani të simptomave të tjera që çojnë në perkeqesimin e gjendjes se pergjithshme të fëmijës, në këtë rast, të gjitha keto parametra duhet te paraqesin ALARM per prindin se dicka po ndodh në shëndetin e fëmijës së tyre. Këto simptoma janë shenja të një infeksioni të rrugëve të poshtme të frymëmarrjes, prandaj nevojiten shqyrtime shtesë dhe të jepet trajtimi i duhur. Nëse është e nevojshme, duhet të kryhen analiza laboratorike për të bërë diferencimin ndërmjet infeksionit bakterial dhe viral.
Mënyra se si trupi do të përballet me infeksionin viral varet nga statusi imunitar i fëmijës. Sistemi imunitar është çelësi i të gjitha sëmundjeve, duke filluar nga ftohja e zakonshme deri te sëmundjet më të rënda.
Trajtimi dhe terapia
Trajtimi për infeksionet virale të frymëmarrjes është simptomatik. Prindërit këshillohen të jenë të durueshëm dhe të lejojnë të funksionojnë së pari mekanizmat e mbrojtëse natyrale të fëmijës.
Rekomandohet:
- Dhënia e një antipiretiku të tipit paracetamol vetëm nëse temperatura është mbi 38.5 gradë.
- Dush me ujë të vakët, asnjëherë me ujë të ftohtë sepse mund të çojë në ftohje të papritur të trupit dhe në shok të temperaturës.
- Ftohje e trupit duke aplikuar një masazh me alkool mjekësor.
- Larje e hundës me sprej (ujë deti) do ta ndihmojë fëmijën të marrë frymë më lehtë përmes hundës.
- Rritja e konsumit të lëngjeve si çajrat, lëngjet, supat dhe solucionet e rihidrimit oral (elektrolite). Fëmijët zakonisht kanë oreks të reduktuar, kjo është normale, por para së gjithash duhet të sigurohemi që ata të pinë sa më shumë lëngje.
- Ushqim i ekuilibruar me vitamina dhe minerale.
- Pushim – pushimi do të ndihmojë në rikuperimin më të shpejtë të fëmijës.
Infeksionet virale nuk trajtohen anjëherë me antibiotikë. Antibiotiku funksionon vetëm nëse ka një infeksion bakterial, NUK FUNKSIONON TEK VIRUSET.
Nuk rekomandohet dhënia preventive e antibiotikëve. Përdorimi i tepërt i antibiotikëve çon në zhvillimin e rezistencës së baktereve, prandaj kemi mbërritur situatë ku duhet të japim antibiotik, por ai nuk jep rezultat ndaj infeksionin bakterial. Përdorimi joracional i antibiotikëve çon në shkatërrimin e baktereve të mira që gjenden në organizëm, në hundë, fyt, zorrë dhe në raste të tilla është shumë më e lehtë që bakteret patogjene të shkaktojnë sëmundje. Gjithashtu, antibiotikët dobësojnë më tej sistemin imunitar dhe nuk e ndihmojnë fëmijën të luftojë infeksionin. Për këtë arsye, antibiotiku jepet vetëm nëse ka nevojë për të.
Prindërit shpesh pyesin se çfarë të bëjnë për të rritur/forcuar imunitetin e fëmijës së tyre
Më efektive janë mënyrat natyrale të forcimit të imunitetit. Kjo do të thotë:
• Dietë e shëndetshme dhe e ekuilibruar, e pasur me proteina, vitamina dhe minerale. Konsum i shumë frutave dhe perimeve të freskëta.
• Ushqyerja me gji tek të porsalindurit dhe bebet.
• Qëndrim më i gjatë në ajër të pastër (në mal).
• Aktiviteti fizik i rregullt si dhe shëtitjet e përditshme do të kenë një efekt pozitiv në shëndetin e fëmijës.
• Gjumi me cilësi/i shëndetshëm.
• Zbatimi i masave elementare të higjienës (larja e rregullt e duarve, ajrimi i shpeshtë i ambienteve…)

Në periudhën vjeshtë-dimër, për shkak të prodhimit të pamjaftueshëm të vitaminës D përmes lëkurës nën ndikimin e diellit, në periudhat e ftohta të vitit nga muaji tetor deri në muajin prill rekomandohet marrja e vitaminës D. Vitamina D nuk është vetëm e rëndësishme për rritjen dhe zhvillimin e duhur të trupit të fëmijës, por ka një efekt të dobishëm edhe në sistemin imunitar. Gjithashtu, marrja e vitaminës C si një antioksidant thelbësor dhe kofaktor enzimë ndikon në mënyrë të favorshme në reaksione të shumta fiziologjike në trup, si dhe marrja e probiotikut.
Kombinimi i të gjitha këtyre masave të përmendura është një themel bazë që do të kontribuojë në forcimin e imunitetit tek fëmijët dhe në këtë mënyrë në trajtimin më të mirë dhe më të lehtë të infeksioneve virale të frymëmarrjes në këto ditë të ftohta.

Specialiste pediatre
Ekipi ynë i ortopedëve dhe traumatologëve

Në Spitalin klinik Zhan Mitrev, një nga specialitetet kryesore është ortopedia. Ekipi ynë është i përbërë nga specialistë me përvojë: Dr. Sasho Mlladenovski – kirurg ortoped; prof. dr. Konstantin Mitev-specialist i kirurgjisë së përgjithshme, subspecialist traumatolog dhe prof. dr. Sllavço Stojmenski, specialist i kirurgjisë së përgjithshme, subspecialist traumatolog.
Të edukuar në qendrat më të mira evropiane për trajtimin operativ më të avancuar të dëmtimeve të sistemit muskuloskeletor: trajtimi minimal invaziv i frakturave të kockave, kirurgjia artroskopike, zëvendësimi i artikulacioneve protetike (pelvis, gju, shpatull, bërryl), trajtimin e sëmundjeve të shtyllës kurrizore, ortopedi pediatrike, patologji tumorale të kockave dhe indeve të buta si dhe mjekësi rigjeneruese me aplikimin e PRP, qelizave staminale (qelizave amë) dhe acidit hialuronik.
Me çfarë merret ortopedia?
Ortopedia është specialitet mjekësor që merret me trajtimin e kockave dhe muskujve. Kirurgjia ortopedike është degë e mjekësisë që merret me sëmundjet, lëndimet dhe gjendjet e sistemit muskuloskeletor që lidhen me muskujt dhe skeletin e trupit. Kjo përfshin nyjet, ligamentet, tendinat dhe nervat.
Ku duhet te drejtoheni për problemet ortopedike?
Nëse keni problem me kockat, nyjet ose muskujt, është e nevojshme që trajtimi juaj të ketë qasje
ortopedike.
Zakonisht mjeku i kujdesit parësor mund të diagnostikojë sëmundjen, pas së cilës ai duhet t’ju rekomandojë të kryeni kontroll specialistik tek mjeku subspecialist traumatolog ose mjeku ortoped.
Ortopedët dhe traumatologët
Ortopedët dhe traumatologët janë të trajnuar/edukuar për të trajtuar patologjinë e sistemit muskuloskeletor. Ata mund të diagnostikojnë gjendjet e kockave, muskujve, nyjeve, tendinave ose ligamenteve. Ata gjithashtu mund të trajtojnë lëndim, të ofrojnë rehabilitim dhe të këshillojnë se si të parandaloni dëmtimin e mëtejshëm në zonën e prekur.
Ekipi ynë i ortopedëve dhe traumatologëve ka njohuri multidisiplinare për të gjitha problemet që lidhen me sistemin muskuloskeletor, dhe përvoja e tyre shumëvjeçare dhe aplikimi i procedurave të avancuara diagnostike dhe operative mundësojnë trajtimin më modern të pacientëve të politraumatizuar, jeta e të cilëve është në rrezik.
Për të rezervuar kontrollin tuaj, mund të telefononi qendrën tonë të kontakteve në 02/3091-484.
Ditët e psikologjisë në Spitalin klinik Zhan Mitrev

Në kuadër të platformës kombëtare për promovimin e shëndetit mendor, Oda e Psikologëve të Republikës së Maqedonisë së Veriut, edhe këtë vit tradicionalisht organizon aksionin psikologjik #Ditët e Psikologjisë. Në këtë aksion do të përfshihet aktivisht edhe ekipi ynë klinik i psikologëve dhe psikoterapistëve. Tema e këtij viti: TË MOS E INJOROJMË ELEFANTIN NË DHOMË – TË FLASIM PËR TEMA TABU, i referohet gjërave që nuk diskutohen dhe që jemi mësuar t’i shmangim, si dhe të gjitha temave që janë të fshehura, të pakëndshme, jo mjaftueshëm të qarta ose tema që na shqetësojnë, por nuk kemi gjetur një hapësirë të përshtatshme për t’i shprehur ato.
Për të kuptuar dhe integruar më mirë këto aspekte të jetës, dhe me ndihmën e ekipit të ekspertëve tanë të psikologëve/psikoterapistëve, ne ofrojmë takime individuale njëorëshe falas.
Të gjithë të interesuarit që do të regjistrohen do të mund të zgjedhin një nga datat e disponueshme në periudhën nga 5-9 dhjetor 2022.
Për rezervimin e terminit telefononi: 02/3091-484.
Kirurgjia bypass si një mënyrë për të anashkaluar enët e ngushtuara të gjakut
Operacioni bypass është një ndërhyrje kirurgjikale në të cilën bëhet tejkalimi (anashkalimi) i enës së gjakut të ngushtuar (bllokuar) me enët e gjakut (arterie, vena) të marra nga një pjesë tjetër e trupit për të anashkaluar pjesën e dëmtuar. Bypass-i lejon që një sasi më e madhe oksigjeni të rrjedhë përmes muskulit të zemrës dhe parandalon dëmtimin e mëtejshëm të tij.
Me këtë operacion zgjatet mbijetesa dhe mundësohet një cilësi më e mirë e jetës dhe mundësia e kryerjes së aktiviteteve të përditshme që më parë ishin të pamundura për shkak të furnizimit të reduktuar me oksigjen. Në spitalin tonë, mund të themi se operacioni koronar bypass është një operacion rutinë, duke pasur parasysh numrin e ndërhyrjeve të kryera dhe aftësitë profesionale të kardiokirurgëve tanë.
Cilët pacientë i nënshtrohen operacionit bypass?
Pacientët që janë kandidatë për këtë lloj operacioni janë ata që kanë sëmundje të rëndë koronare dhe për të cilët metodat moderne të stentimit të enëve të gjakut nuk janë opsion. Këta janë në fakt pacientë që kanë prekje të më shumë se një arterie koronare, pacientë me lezione të gjata dhe pacientë që kanë sëmundje të kombinuar valvulare dhe koronare.
Në spitalin tonë në shumicën e rasteve përdoren graftet e bypass-it të arterieve, të cilat shkencërisht kanë një jetëgjatësi më të gjatë dhe nevoja për rioperim te pacientët më të rinj është reduktuar në minimum. Ekipi ynë udhëzon pacientin gjatë procesit operativ me rehabilitim të hershëm intensiv. Kjo do të thotë që pacienti zgjohet herët – disa orë pas operacionit, dhe tashmë në ditën e 5-të pas operacionit pacienti mund të ngrihet në mënyrë të pavarur nga shtrati dhe të kryejë disa nga aktivitetet bazë të përditshme.
Përveç rasteve të tilla rutinë, pacientët me sëmundje koronare terminale pranohen dhe operohen në Spitalin klinik Zhan Mitrev. Duhet të theksojmë se pacientë të tillë, duke pasur parasysh kompleksitetin, vështirësinë dhe pasigurinë e rezultatit, zakonisht janë refuzuar më parë nga institucione të tjera. Tek këta pacientë, me kapacitet tashmë të reduktuar ndjeshëm të zemrës, mundësia e mbijetesës është shumë e ulët.
Fatmirësisht, si rezultat i qasjes multidisiplinare, përgatitjes para operacionit, përdorimit të mbështetjes mekanike (pompë me balonë intra-aortike), mbrojtje të vazhdueshme të zemrës gjatë operacionit (kardioplegji), riperfuzion adekuat (riqarkullimi i gjakut nëpër enët e gjakut), aftësisë së kirurgut gjatë kujdesit intensiv perioperativ të hershëm dhe, natyrisht, kombinimi i duhur i barnave, lejojnë që qendra jonë të mburret me sukses të madh në trajtimin e këtij grupi pacientësh.
TEVAR (Thoracic Endovascular Aortic Reconstruction) – një mënyrë moderne dhe e sigurt për trajtimin e aneurizmave të aortës
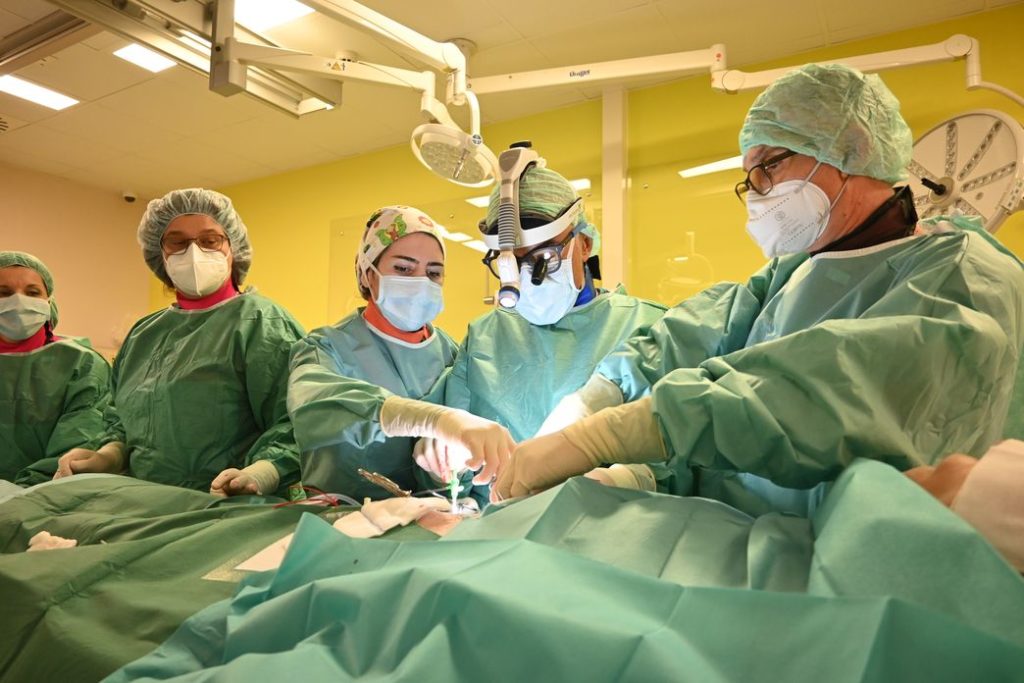
Në klinikën tonë në vazhdimësi kryhen ndërhyrje komplekse në fushën e kardiokirurgjisë. Një prej tyre është TEVAR (rindërtimi i aortës endovaskulare torakale). Në botë, dhe në klinikën tonë për herë të parë në Maqedoni, si risi, ka nisur para dhjetë vitesh dhe vazhdon të kryhet si procedurë.
Procedura TEVAR është një nga mënyrat më moderne dhe më të sigurta për trajtimin e aneurizmave dhe diseksioneve të aortës. Ndërhyrja në fakt përfaqëson implantimin e një proteze të aortës (stent i veshur i aortës, i bërë nga material sintetik), për trajtimin, pra anashkalimin e aneurizmës kronike, pseudoaneurizmin traumatik ose për ri-rrugëzimin e lumenit gjatë diseksioneve të aortës.
Kjo procedurë është ndjeshëm më e shpejtë dhe më pak traumatike për pacientin, e ndjekur nga më pak komplikime pas intervenimit në krahasim me kirurgjinë e hapur klasike të aortës.
Për shkak të kompleksitetit dhe urgjencës së ndërhyrjes dhe me qëllim për të shpëtuar jetën e pacientit, shpesh është vendimtare edhe shpejtësia me të cilën do të bëhet qasja për zgjidhjen e këtij problemi. Vetë ekzistenca e aneurizmave (zgjerimeve) të aortës torakale ose diseksioneve akute dhe kronike të aortës janë kushte mjekësore të karakterizuara nga një rrezik i rritur për pacientin për shfaqjen e rupturës (këputjes) së papritur të aortës, e cila zakonisht përfundon fatalisht për shkak të pamundësisë për të kryer ndërhyrjen si pasojë e gjakderdhjes.
Trajtimet operative të aneurizmave apo diseksionet e aortës torakale janë një nga operacionet më sfiduese për çdo qendër moderne kardiovaskulare, ku rreziku i komplikimeve është i lartë edhe në qendrat e zhvilluara ku kryhen një numër i madh operacionesh të tilla.
Ekipi ynë multidisiplinor që punon me procedurat TEVAR përbëhet nga:
Dr. Zvonko Atanasov – radiolog intervenues, dr. Nikolla Hristov – kirurg kardiovaskular, dr. Vilma Ampova Sokollov – kardiologe intervenuese, dr. Dragica Vuçkova – anesteziologe, infermierë dhe teknolog radiologjik.
Gjatë kontrollit me MSCT, u zbulua aneurizma kronike i lumenit të fals të aortës descendente torako-abdominale si pasojë e mbushjes retrograde me gjak nga rihyrjet e mëdha në zonën e daljeve të arterieve renale.
Ndaj pacientit në aktin e parë i është bërë visceral dibranching nga doktor Mitrev, që do të thotë bypass kirurgjik nga arteria iliake e majtë në truncus celicus, në arterien e sipërme mezenterike dhe në dy arteriet renale.
Pas disa ditësh dhe pas matjeve të bëra më parë dhe porositjes së protezës së aortës, në aktin e dytë bëhet implantimi i protezës së aortës, e cila në mënyrë intervenuese rimodelon aortën torako-abdominale, pra mbyllet rihyrja, me qëllim parandalimin e rikthimit të gjakut.
Pas kësaj ndërhyrje, pacienti pritet të shkojë në shtëpi pas 2 ditësh.
Më pas, pas disa ditësh dhe pas matjeve të bëra më parë dhe një proteze të porositur të graftit të aortës, në aktin e dytë implantohet proteza e aortës, e cila në mënyrë intervenuese rimodelon aortën torakoabdominale, pra mbyllet rihyrja, me qëllim parandalimin e retrogradës. mbushja e lumenit fals të aneurizmës.
Pas kësaj ndërhyrje, pacienti pritet të shkojë në shtëpi pas 2 ditësh.
Intervistë me Dr. Danço Shurkov – Inflamacioni i bajameve tek fëmijët
Operacionet e bajameve, tonsilektomisë, adenoidektomisë ose tonsiloadenoidektomisë janë operacione që kryhen më shpesh tek fëmijët. Çfarë e shkakton inflamacionin e bajameve, si duken bajamet e inflamuara, cila është metoda e trajtimit dhe kur vendoset indikacioni për tonsilektominë? Si kryhen operacionet për heqjen e bajameve dhe sa kohë duhet që fëmija të kthehet në aktivitetet e përditshme? Për këto dhe shumë pyetjeve të tjera që kanë të bëjnë me inflamacionin e bajameve tek fëmijët, përgjigje na jep Dr. Danço Shurkov, specialist otorinolaringolog.
Vjeshta është një periudhë kur inflamacioni i bajameve është shumë i zakonshëm tek fëmijët. Çfarë e shkakton inflamacionin e bajameve dhe si përhapet infeksioni?
Dr. Shurkov: Vjeshta është një periudhë kur organizmi i fëmijës duhet të përshtatet me temperaturat е ulëta, me rritjen e ndryshimeve të temperaturave dhe kjo sjell uljen e rezistencës së imunitetit të fëmijës. Ulja e temperaturave dhe fillimi i vitit shkollor ndikon në rritjen e rezistencës ndaj viruseve dhe baktereve. Përzierja me fëmijët e tjerë, mbyllja në klasa, klube, salla lojërash, ambiente rekreative kontribuon në përhapjen e shpejtë të këtyre agjentëve të jashtëm.
Bajamet janë një organ limfatik i çiftuar i sistemit imunitar, i ndërtuar nga palosje dhe gropëza epiteliale në të cilat ka limfatikë të shumtë, enë gjaku, qeliza të sistemit retikulo-endotelial, limfocite, fagocite. Të gjitha bajamet janë të organizuara në unazën e Waldeyer dhe të lokalizuara rreth gojës dhe hundës, pra dera е hyrjes së shumicës së agjentëve patogjenë. Këto përfshijnë bajamet palatale, bajamet tubale, bajamet gjuhësore, bajamet e treta / vegjetacionet adenoide / dhe nyjet limfatike të shpërndara përgjatë qafës.

Kur një organizëm patogjen hyn në trup, imuniteti ynë fillimisht ka një njësi për të zbuluar dhe kujtuar atë patogjen, pastaj formon qelizat vrasëse për ta shkatërruar ose fagocituar atë. Është një proces kompleks që, për t’u formuar, patogjenët duhet të depërtojnë në trup dhe pas çdo depërtimi, imuniteti ynë i kujton ato dhe fillon të formojë mbrojtjen e tij. Kështu fëmijët ndërtojnë gradualisht imunitet. Shkaktarët më të zakonshëm janë viruset (viruset e gripit, adenoviruset e tipit 3, adenoviruset e tipit 4, viruset koksakie, virusi herpes zoster, virusi Epstein-Barr), bakteret (streptokoku beta hemolitik, streptokoku piogjen, pneumokoku, stafilokoku i përzier), dhe shpesh i izoluar. Këto infeksione ndodhin si pasojë e zbritjes së temperaturave të jashtme, me fillimin e viteve të shkollës dhe kopshteve.
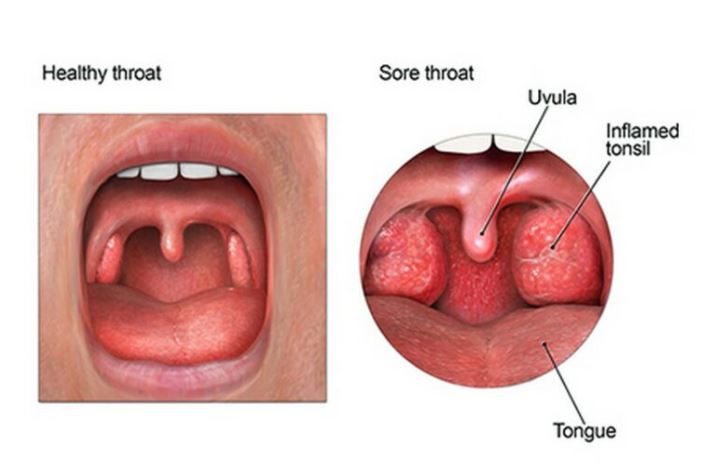
Dr. Shurkov: Shpërndarja e indit limfatik rreth gojës dhe hundës në një rreth të quajtur unaza e Waldeyer është me qëllim që të përballet dhe mirëpresë çdo mikroorganizëm të jashtëm që hyn në organizmin tonë. Pasi virusi ose bakteret të hynë në zgavrën e gojës, fillojnë të shumohen dhe të irritohen, duke shkaktuar infeksione. Në atë moment aktivizohet imuniteti me një numër të madh procesesh biokimike që ndodhin në zonën e bajameve për të shkatërruar agjentin e jashtëm dhe për të mbrojtur organizmin. Sa më shpejt të aktivizohet imuniteti, aq më i shpejtë dhe më adekuat do të jetë reagimi mbrojtës. Në raste të tilla të shpeshta me infeksione të fytit dhe bajameve, ndodhin ndryshime strukturore tek vetë bajamet, në to zhvillohet indi fijor dhe kjo pengon reagimin e shpejtë imun, derisa të humbasin plotësisht funksionin e tyre dhe imuniteti nuk jep përgjigjen e duhur. Atëherë themi se bajamet janë vatër infeksioni. Këtu kolonizohen mikroorganizmat, dhe bajamet duken të deformuara, gjithmonë të skuqura, të mbuluara me depozitime sekrecionesh të bardha-gri, ndonjëherë mund të zmadhohen, shpesh mund të jenë asimetrike dhe gjithmonë janë të dhimbshme gjatë gëlltitjes.

Shumë fëmijë përballen me inflamacion të përsëritur të bajameve, gjë që zakonisht çon në mënjanimin e tyre. Cilat janë indikacionet, kur duhet të mendoni për heqjen e tyre dhe cila është periudha ideale e vitit?
Dr. Shurkov: Për të vendosur indikacion për kryerjen e tonsilektomisë, do të ishte mirë që fëmija të ndiqet nga mjeku otorinolaringolog. Ne i ndjekim fëmijët ndonjëherë deri në 3 vjet me kontrolle të rregullta për të vendosur për heqjen e bajameve. Këto infeksione të shpeshta dhe të përsëritura janë kryesisht për shkak të infeksioneve bakteriale me një florë bakteriale të përzier, si në sipërfaqen e epitelit ashtu edhe në thellësi, të cilat mund të jenë të ndryshme. Tek inflamacionet e përsëritura, ndodh një ndryshim në indin limfatik, një ndryshim në epitelin në kanalikul. Ajo është e dëmtuar, e veshur me depozita keratine në disa zona është i holluar, i dëmtuar.
Nëse fëmija vuan 7 herë në vit nga inflamacioni i bajameve, atëherë ne indikojmë kryerjen e tonsilektomisë. Nëse brenda dy viteve fëmija sëmuret të paktën 5 herë në vit ose pas të paktën 3 infeksioneve akute të bajameve të cilat ndodhin përgjatë 3 viteve, mund të indikojmë për kryerjen e tonsilektomisë.
Gjithashtu, nëse izolojmë streptokokun beta hemolitik, që është një baktere specifike që mund të krijojë antitrupa në organizëm, të cilët në vend që të shkatërrojnë bakteren, drejtohen në qeliza të caktuara të miokardit, muskulit të zemrës dhe mund të shkaktojnë sëmundje reumatizmale. Tonsilektomia indikohet edhe nëse fëmija zhvillon apne të gjumit, kjo është një gjendje në të cilën frymëmarrja e fëmijës ndalon për 3-10 sekondagjatë fjetjes, duke e përsëritur atë disa here dhe konsiderohet si një gjendje e rrezikshmeGjithashtu indikohet tek fëmijët me infeksione të shpeshta të veshit dhe me dëgjim të reduktuar, abscese të shpeshta peritonsilare, kur konsiderohet se bajamet paraqesin vatër infeksionesh të tjera në organizëm.

Vështirësia në frymëmarrje dhe gërhitja, si dhe episodet e ndërprerjes së frymëmarrjes, janë pasojë e zmadhimit të bajames së tretë, e cila është arsyeja e zhvillimit të inflamacioneve të shpeshta dhe të përsëritura të veshit të mesëm, shfaqjes së sekrecioneve dhe humbjes së dëgjimit. Kur duhet të merret parasysh operacioni i bajames së tretë?
Dr. Shurkov: Bajamja e tretë lokalizohet në pjesën e sipërme të fytit, në vendin ku lidhet hunda, fyti dhe tubi i dëgjimit – përmes të cilit veshi i mesëm merr ajër. Është i pranishëm te çdo fëmijë si ind limfatik, i cili rritet disa herë gjatë inflamacionit të hundës dhe fytit. Me zmadhimin e tij, pengon rrugët e sipërme të frymëmarrjes dhe tubat. Nëse kjo gjendje zgjatet edhe kur infeksioni të përfundojë, nëse ka inflamacione të shpeshta të veshit të mesëm, nëse ka dëgjim të reduktuar dhe nëse shfaqet apnea e gjumit, atëherë këshillojmë detyrimisht heqjen e bajames së tretë për të vendosur ventilimin e këtij sistemi.
Si kryhen ndërhyrjet kirurgjikale për heqjen e bajameve (tonsilektomisë) dhe adenoidektomisë (heqjen e bajames së tretë) dhe sa kohë duhet që fëmija të kthehet në normalitet?
Dr. Shurkov: Tonsilektomia, adenoidektomia ose tonsilоadenoidektomia janë operacione që kryhen më shpesh në moshën e fëmijërisë. Pas vendosjes së indikacionit për operacion, merret gjak para operacionit për hemostazë, analiza e gjakut, grupi i gjakut, merret urina, bëhet vlerësimi pulmologjik nga pediatri ose internisti dhe bëhet testi i alergjisë anestezike. Nëse të gjithë parametrat janë normalë, fëmija konsiderohet të jetë në rrezik të ulët të komplikimeve gjatë operacionit dhe procesi fillon. Jepet paramedikimi i nevojshëm dhe anestezia.
Burimi: pedijatar.mk




