Çfarë është kolesteroli?
Kolesteroli është një nga llojet e yndyrnave lipide që janë të nevojshme për funksionimin normal të trupit, më konkretisht marrin pjesë në proceset e prodhimit të hormoneve dhe membranave qelizore.
Kur kolesteroli përbën problem?
Kolesteroli përbën problem nga momenti kur aktivizimi i informacionit gjenetik, ndryshon kontrollin e prodhimit të tij, duke shkaktuar apo mundësuar akumulimin e tij në trup.
Gjithashtu, niveli i kolesterolit në gjak mund të rritet për shkak të kushteve të ndryshme të tilla si:
- marrja e vazhdueshme dhe e tepërt e ushqimeve që përmbajnë yndyrë,
- mbipesha,
- jeta sedentare (duke kaluar ulur pjesën më të madhe të kohës),
- diabeti, por edhe si rezultat i veprimit të barnave të caktuara.
Cilat janë pasojat e kolesterolit?
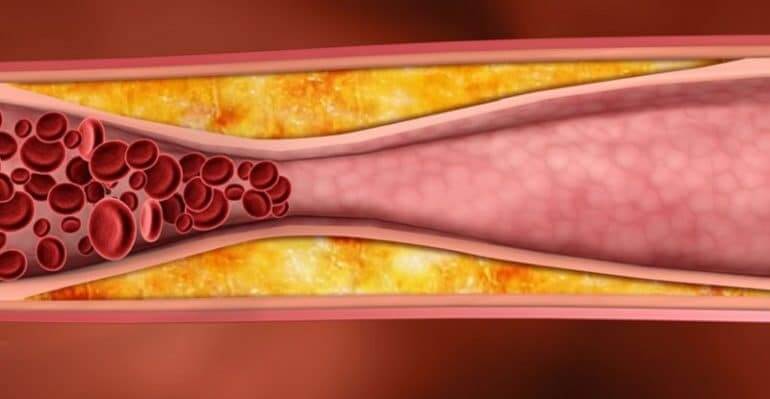
Kolesteroli dëmton kryesisht qarkullimin e gjakut. Kur kemi nivele shumë të larta të kolesterolit, ai akumulohet në muret e arterieve (enëve të gjakut) duke formuar pllaka ateroskleroze. Ato mund të rriten dhe të bllokojnë qarkullimin, duke dëmtuar organe të tilla si truri, zemra, veshkat ose këmbët.
Kolesteroli i keq (LDL)
Kolesteroli i keq (i quajtur LDL) është ai që grumbullohet në muret e arterieve. Pra, rëndësia e vlerës së LDL është thelbësore në krahasim me kolesterolin total dhe kolesterolin e mirë si rezultat i këtij mekanizmi të drejtpërdrejtë të dëmtimit. Masat e trajtimit të kolesterolit kryhen sipas vlerave të matura të kolesterolit LDL.
Cilët janë personat që bëjnë pjesë në grupin e rrezikut
Grupi i rrezikut përfshin personat me histori të vdekjes së papritur në familje (për burrat deri në 55 vjet dhe gratë deri në 60 vjet).
Vdekja në moshë të hershme paralajmëron mundësinë e pranisë së kolesterolit të lartë LDL, pasi vdekja e papritur vjen nga predispozicioni që ka burri ose gruaja të pësojë sulm në zemër për shkak të niveleve të larta të kolesterolit të cilat nuk zbulohen me kohë.
Një grup tjetër rreziku me predispozicion për ekzistencën e mundshme të kolesterolit të lartë (LDL) janë personat mbipeshë, diabetikë, duhanpirës dhe ata që kalojnë vazhdimisht kohë të gjatë ulur.
Si zbulohet hiperkolesterolemia familjare?
Në rast të hiperkolesterolemisë familjare të dyshuar, kolesteroli LDL duhet të kontrollohet / përcaktohet edhe tek personat më të rinj. Në moshë të hershme, kolesteroli manifestohet me njolla në lëkurë (ndryshime në pigmentim), ndryshime në shikim ose depozita yndyrore në lëkurë.
Simptomat
Nivelet e larta të kolesterolit LDL nuk shfaqin simptoma për një kohë të gjatë. Shumë persona mendojnë se kolesteroli është vetëm një pjesë e parametrave laboratorikë por nuk mendojnë se kolesteroli është i rrezikshëm.
Fatkeqësisht, përjetimi i simptomave apo problemeve të kolesterolit, mund të ndodhë kur të jetë tepër vonë: pllaka aterosklerotike bllokon arterien në tru duke shkaktuar goditje në tru ose ngushtimin e arteries së zemrës, duke shkaktuar infarkt të miokardit.
Ka nga ata apacientë të cilët edhe pse janë të vetëdijshëm për praninë e kolesterolit, përsëri vendosin të ndërpresin marrjen e ilaçeve
Mungesa e marrjes së terapisë (statinave), dmth mos-përdorimi i tyre është një problem i madh.
Nëse gjendja nuk përmirësohet pas terapisë, duhet të konsultoheni me mjekun për të ndryshuar dozën ose për të ndryshuar ilaçin.
Infarkti në zemër
Është e rëndësishme të theksohet se ndërmjet 40% dhe 60% e sulmeve në zemër shkaktojnë vdekje jashtë ambienteve të spitalit, por edhe personat të cilët i mbijetojnë atakut, mbeten me pasoja të pakthyeshme sepse problemet me zemrën vazhdojnë.
Dhimbja në gjoks, paralizimi i krahëve ose këmbëve janë simptoma të kolesterolit të lartë, megjithatë, ato shfaqen kur është tepër vonë.
Pasojat e sulmit /atakut në zemër mund të ndikojnë në jetën e pacientëve, pozicionin e tyre të punës, familjen dhe jetën shoqërore. Për këtë arsye, është e rëndësishme të theksohet rëndësia e normalizimit të nivelit të kolesterolit në mënyrë që ky armik i heshtur të mos çojë në pasoja fatale.
Trajtimi
Trajtimi konsiston në ushqimin e shëndetshëm me pak yndyrë, stërvitje dhe përdorimin e barnave të quajtura statina (të cilat merren si ilaçe me recetë). Zbatimi i të gjitha këtyre hapave ndihmon në trajtimin edhe të rasteve më të rënda të shkaktuara nga kolesteroli.
Mos të harrojmë faktin se trajtimi duhet të jetë në kohë, sepse këto barna korrigjojnë vlerat e kolesterolit, por nuk mund ta kurojnë atë.