Се поголем е бројот на деца со алергии на храна кои што по својот тек можат да бидат лесни, но и многу тешки со непредвидлив тек. Таков вид е анафилаксата.
Овие деца не се изолирани, напротив тие престојуваат во детски колективи, училишта – а оваа нивна состојба не треба да го ремети нивниот живот. Секако за тоа треба да бидат вклучени како родителите така и наставниците односно учителките.
ШТО Е АНАФИЛАКСА?
Анафилактичен шок или анафилакса се однесува на генерализирана алергиска реакција, која се јавува одеднаш и може да доведе до смрт, ако не се третира навремено. Започнува многу брзо со зафакање на два или повеќе органи (системи), како што се кожата и респираторниот, циркулаторниот или гастроинтестиналниот систем.
Оваа се должи на интеракцијата помеѓу IgE антителата и алергенот, супстанца која вообичаено е безопасна за повеќето луѓе, но која што предизвикува производство на IgE антитела кај предиспонирани пациенти.
Реакцијата може да биде активирана од внес на многу мали количини на алерген и затоа не зависи од дозата: мала количина на млеко, јајце, пченица, кикирики или друго е доволна за да се манифестира опасна состојба кај оние кои имаат тешки форми на алергија.
КОИ СЕ ПРИЧИНИТЕ?
Најчести алергени кои можат да покренат ваков тип на алергиска реакција се:
– Алергени од храна: млеко, јајце, лешник, кикирики, риба, школки, пченица, целер
– Убод од инсекти како пчела, оса, стршлен,
– Лекови: пеницилин, цефалоспорини, нестероидни антиинфламаторни лекови , биолошки лекови, итн;
– Средства за контраст на база на јод.
Во некои случаи не е можно да се идентификува предизвикувачот и зборуваме за идиопатска анафилакса.
Најчесто причини за анафилакса во детството е внес на храна и се застапени со околу 3-4% во првите три години од животот. Неопходно е добро дефинирање на тешка алергија од храна со цел да се спроведе правилна превенција и да се избегнат сериозни анафилактички реакции, што го изложува детето на ризик од смрт во случај на случајно внесување и мала количина на алерген.
КАКО СЕ МАНИФЕСТИРА
При анафилактичен шок, алергиската реакција се јавува во неколку органи или системи. Особено на кожата, респираторниот тракт, кардиоваскуларниот систем, гастроинтестиналниот систем се засегнати и може да бидат присутни и невролошки симптоми.
Ниту еден од симптомите не може да се каже дека е карактеристичен или ексклузивен за анафилакса: она што ја прави клиничката слика сугестивна е непосредната манифестација, во рок од неколку минути, максимум два часа, од контакт со алергенот и брзиот, понекогаш експлозивен почеток на симптоми, кои што се манифестираат како :
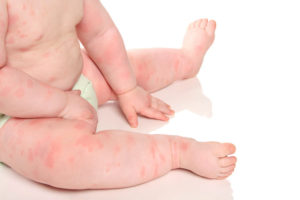
– карактеристичен осип на кожата (уртикарија-ангиоедем), појава на кивање и назначена секреција од носот, потешкотии во дишењето, чешање на јазикот и непцето; промена во бојата на гласот заради оток на гласните жици, повраќање, дијареја, хипотензија, абнормално зголемување на срцевиот ритам (тахикардија) и аритмија.
Нетипични клинички манифестации може да бидат од типот на одложена анафилактична реакција. При ова по најмалку еден час од првичната очигледна резолуција, постои продолжување на анафилактичките симптоми без повторно да се биде изложен на алергенот. Понекогаш оваа манифестација може да биде потешка од непосредната епизода.
Епизодата на анафилакса се јавува понекогаш по физички напор, по претходна ингестијата на храна на која е осетливо лицето. Се смета дека вежбањето може да предизвика алергиска реакција со помош на зголемување на цревната пропустливост.
КАКО СЕ ТРЕТИРА АНАФИЛКТИЧНА РЕАКЦИЈА?
Епинефринот е лек кој спасува живот и треба да има централна улога во акутниот третман на анафилакса. Кога е индицирано, може да се даде на сите деца на која било возраст, а родителите на деца изложени на ризик од анафилактичен шок секогаш треба да носат со себе едно од овие шишенца и не треба да се двоумат да го алицираат доколку се појават симптоми заканувачки по животот.
Родителите мора да бидат правилно обучени за употреба на епинефрин – адреналин со специјален авто-инјектор. Овие препарати се инјектираат при првиот знак на алергиска реакција, без да се чекаат сериозни симптоми, интрамускулно во бутот – од 0,2ml до 0,5ml во зависност од тежината на детето – и се достапни во амбалажи однапред спакувани со претходно дозиран адреналин отпорен на топлина, стабилен 18 месеци на собна температура.
Иако употребата на овие шприцеви е многу лесна, потребно е дополнителна едукација на родителите и децата за примена на истиот. И кога по администрацијата на адреналин симптомите се повлечат, сепак неопходно е да се однесе пациентот/детето во најблиската болница каде што соодветно ќе се проследи во период од 4 до 6 часа. Ако симптомите не исчезнат во рок од 5-10 минути, потребно е да се администрира дополнителна доза на адреналин.
Секој пациент со сериозна алергија, опасна по живот, мора да биде опремен со комплет за спасување на животот, јасен план како да постапи, а мора да има и обука за апликација на оваа терапија.
Училиштата мора да бидат вклучени со едукативни курсеви за наставен кадар за постапки кон разрешување на вакви состојби кај децата кои можат да се случат во тек на училишните часови и за време на спортски активности, и да се избегне исклучување на овие деца од настани како што се училишни патувања и учество на спортски турнири.
Потребна е исто така и добра евиденција на децата со тешки алергиски реакции, развој на едукативна програма на ниво на семејствата и училиштатата како и да се поттикне правилна употреба на лекови за анафилакса, како што е адреналинот.
Автор: Прим. д-р Благица Манчева – Педијатар